- Bepushtlik nima?
- Gormonal tsikl
- Sperma hosil bo’lish davri (fiziologiya)
- Bepushtlikning sabablari va diagnostika usullari
- 1-hikoya-rezyume-so’rov
- 2-Jismoniy tekshiruv
- 3-Bepushtlikning sabablari
- a-Bepushtlikning pretestikulyar (pretestikulyar) sabablari:
- b-moyak sabablari:
- c-moyakdan keyingi sabablar:
- 4- Erkaklar bepushtligida laboratoriya tekshiruvlari
- a-sperma tahlili (spermogramma):
- b-Boshqa imtihonlar:
- 5- Bepushtlikda qo’llaniladigan protseduralar
- DAVOLASH
- Bepushtlik nima?
- Bepushtlikning belgilari qanday?
- Bepushtlikning sabablari
- Bepushtlik sabablarini o’rganish
- Bepushtlikni qanday davolash mumkin?
Bepushtlik nima?
1 yil davomida himoyalanmagan jinsiy aloqaga qaramasdan homilador bo’lmaslik bepushtlik deb ataladi, tibbiyotda bepushtlik deb ataladi.Bepushtlikning chastotasi mintaqaga qarab farq qiladi. Ammo bepushtlik odatda barcha juftliklarning 15% da kuzatiladi.35% hollarda faqat ayol, 30% da faqat erkak omil, 20% hollarda ham erkak, ham ayol omillari sabab boʻladi. mas’ul. Kam spermatozoid, yomon sperma sifati yoki ikkalasining kombinatsiyasi bepusht erkaklarning 90% da kuzatiladi. Ma’lumki, himoyasiz birinchi yilda farzand ko’rmagan juftliklarning 23 foizi 2 yil ichida, 10 foizi esa 4 yil ichida homilador bo’lishi mumkin. Hatto og’ir kam sonli holatlarda ham (sperma kontsentratsiyasi 2 million ml dan past), 2 yil ichida homiladorlik darajasi 7,6% ni tashkil qiladi. Bepushtlikning sabablarini ikki guruhga bo’lish mumkin: obstruksiya natijasida rivojlanadiganlar (obstruktiv) va obstruktsiya bilan bog’liq bo’lmagan boshqa sabablarga ko’ra rivojlanadiganlar (to’siqsiz). Bepusht erkaklarda sperma shakli, soni yoki transportida buzilishlar mavjud. Bepusht erkak tomonini baholash tez, arzon va invaziv bo’lmagan diagnostika usullari bilan amalga oshirilishi kerak.70% hollarda tashxis anamnez, tekshiruv, gormon tahlili va sperma tahlili bilan qo’yiladi. Zarur bo’lganda batafsilroq, qimmat va invaziv diagnostika usullaridan foydalanish kerak. So’nggi paytlarda sperma sifatining yillar davomida yomonlashishi ommaviy axborot vositalarida tez-tez tilga olinadi. 1940-yillarda 113 million bo’lgan o’rtacha sperma kontsentratsiyasi 1990-yillarda 66 ga kamaydi va yana ham pasayib bormoqda. Tadqiqotchilar buni atrof-muhit sharoitlari va zaharlari bilan bog’lashsa-da, hisoblash usullari va laboratoriyalardagi farqlarni ham yodda tutish kerak.

Davolash usullari asosiy sababga qarab farq qilishi mumkin, masalan, dori yoki jarrohlikdan tortib sperma ishlab chiqarish va tashishni optimallashtirish uchun murakkab yordamchi reproduktiv usullargacha. Texnologik o’zgarishlar bolani bitta tirik sperma va tuxumdan olish imkonini beradigan darajada rivojlangan. Yangi juftliklar uchun baholash muddati himoyasiz 12 oy bo’lsa-da, bu muddat keksa juftliklar uchun oldinroq uzaytirilishi mumkin.
Gormonal tsikl
Moyak va jinsiy funktsiyalar gipotalamus-gipofiz-moyak sikli bilan tartibga solinadi, bu yopiq pastadir tizimi moyakning salbiy teskari aloqa nazorati bilan boshqariladi. Birlamchi moslashuvchi organ gipotalamus bo’lib, u markaziy asab tizimi (CNS), gipofiz bezi va moyaklar signallarini qayta ishlaydi va kun davomida har 70-90 daqiqada gonadotropin-relizing gormonini (GnRH) chiqaradi. GnRH ning yarimparchalanish davri 2-5 minut.
GnRH miyadagi epifizdan ajralib chiqadigan melatonin gormoni GnRH ning chiqarilishi bilan rag’batlantirilsa, erkak gormoni, inhibin (moyaklardan ajralib chiqadigan gormon), kortikotropinni chiqaradigan gormon, giyohvand moddalar, kasallik va stress sekretsiyasini bostiradi. GnRH. GnRH gipofiz bezining qon aylanishiga kiradi va gonadotropinlar deb ataladigan luteinlashtiruvchi gormon (LH) va follikullarni ogohlantiruvchi gormon (FSH) ajralishini ta’minlaydi.Gipotalamus-gipofiz va moyak sikli bu organlarning ogohlantiruvchi va bostiruvchi signallari bilan sodir bo’ladi. Gipotalamusdan GnRH chiqishi gipofizdan FSH va LH ning chiqarilishini boshlaydi. FSH Sertoli hujayralarini rag’batlantirish orqali sperma ishlab chiqarishga yordam bersa, LH Leydig hujayralaridan erkak gormoni chiqarilishini rag’batlantiradi. Bu sikl erkak gormoni va inhibin sekretsiyasi bilan bostiriladi. FSH va LH molekulyar og’irligi 10 ming dalton bo’lgan glikoproteinlar bo’lib, ularning alfa zanjirlari inson xorionik gonadotropini va qalqonsimon stimulyator gormoni bilan bir xil bo’lib, beta zanjirlari o’ziga xosdir. FSH qonda LH ga qaraganda kamroq miqdorda topilgan bo’lsa-da, uning yarimparchalanish davri uzoqroq va u to’satdan ajralib chiqmaydi. GnRH ning to’satdan teng oraliqda chiqarilishi FSH va LH ning chiqarilishini rag’batlantirsa, bir xil miqdorda doimiy ravishda chiqarilishi FSH va LH ning chiqarilishini bostiradi.
Gipotalamus shuningdek, oldingi gipofiz bezidan prolaktin sekretsiyasini va prolaktin sekretsiyasini bostiruvchi dofaminni chiqaradigan tirotropinni chiqaradigan gormon va vazoaktiv ichak polipeptidini ishlab chiqaradi. Erkaklarda prolaktin darajasining oshishi ko’krakning kengayishiga, libidoning buzilishiga, erektil disfunktsiyaga va laktatsiyaga olib kelishi mumkin. Prolaktin gipotalamusdan GnRH ning chiqarilishini va gipofizdan LH va FSH ning chiqarilishini bostiradi. Gonadotropin (LH, FSH) chiqarilishiga ta’sir qiluvchi boshqa vositachilar estradiol (ham LH, ham FSH ning kuchli bostiruvchisi bo’lgan ayol gormoni) va Sertoli hujayralaridan ajralib chiqadigan va FSH chiqarilishini tanlab bostiruvchi inhibindir.
FSH va LH tizimli qon aylanishiga chiqarilgandan so’ng, ular maqsadli hujayralardagi plazma membranasi retseptorlari bilan bog’lanib, o’z ta’sirini ko’rsatadi. LH ning asosiy vazifasi Leydig hujayralaridan erkak gormonlarini chiqarish bo’lsa-da, FSH Sertoli hujayralari orqali sperma hosil qiluvchi hujayralarni farqlash imkonini beradi.
Erkak gormonining chiqarilishi kunduzi sodir bo’ladi va uyqudan uyg’onganidan keyin bir necha soat ichida eng yuqori darajaga etadi. Tanadagi erkak gormonining 2% erkin, 44% jinsiy gormonlar bogʻlovchi oqsil bilan va 54% albumin bilan bogʻlangan. Erkak gormoni 5-alfa-reduktaza fermenti yordamida ham mahalliy, ham atrofdagi to’qimalarda dihidrotestosteronga aylanadi va atrofdagi to’qimalarda ham estrogenga aylanadi. FSH va LH ni bostirish uchun erkak gormoni va estradiol teskarisi.
Sperma hosil bo’lish davri (fiziologiya)
Moyakda Leydig va Sertoli hujayralari mavjud bo’lib, tunica albuginea deb ataladigan tuzilma bilan o’ralgan bo’lib, moyak ichiga kirib, moyak ichida 200-350 ta piramidal mintaqalarni hosil qiladi.Bu piramidalar seminifer naychalar bilan to’ldirilgan. Moyakda umumiy uzunligi 250 metrgacha bo’lgan 600-1200 seminifer naycha mavjud. Seminfer naychalari orasidagi bo’shliqlarda Leydig hujayralari, fibroblastlar, limfa tomirlari, qon tomirlari va makrofaglar deb ataladigan hujayralar mavjud. Seminifer naychalar Sertoli hujayralari, germ (sperma prekursor hujayralari) hujayralaridan iborat bo’lib, peritubulyar hujayralar va mushak hujayralari bilan o’ralgan. Sertoli hujayralari silindrsimon tuzilishga ega, yadrosi asosga yaqin, yadrosi esa ko’zga tashlanadi. U naychaning tagida o’tiradi, rivojlanayotgan sperma hujayrasini qo’llab-quvvatlaydi, moyak va qon o’rtasida to’siq yaratib, spermatogenezni amalga oshiradi va jinsiy hujayralarni immunitet tizimidan ajratib turadi. Sertoli hujayralari, shuningdek, gipotalamusni bostiradigan inhibin va seminifer naychalardagi erkak gormoni faoliyatini tartibga soluvchi androgenlarni bog’laydigan oqsilni ajratib turadi. FSH dan tashqari, Sertoli hujayra funktsiyalari ham intratestikulyar erkak gormoni va naycha atrofidagi mushak hujayralarining signallari bilan ta’minlanadi.
Spermatozoidlarning kashshoflari bo’lgan jinsiy hujayralar bachadondagi jinsiy a’zoning o’simtasidan rivojlanib, srotumga tushishdan oldin moyakga ko’chib o’tadi. Balog’at yoshidagi FSH stimulyatsiyasiga javoban, jinsiy hujayralar spermatozoidlarga va spermatozoidlarga (etuk sperma hujayralari) etuklashadi. Spermatogoniyadan spermatidgacha bo’lgan butun jarayon 74 kun davom etadi va 14 xil bosqichda sodir bo’ladi.Ular etuk bo’lgach, seminiflar bo’shlig’iga yaqinlashadi va u erda to’planadi.
Spermatogoniumlar nay devorining bazal membranasida joylashgan bo’lib, zich yadro va ko’zga ko’ringan yadrolarga ega bo’lib, 3 xil: to’q rangli A, rangpar A va B hujayralar mavjud. A filiali hujayralari ona hujayralar bo’lib, ular ko’proq qorong’i A hujayralarini hosil qilish uchun bo’linadi yoki har 16 kunda rangpar A hujayralariga aylanadi. Oqargan A xujayralari ham B spermatogeniyaga yetib boradi. B spermatogoniyalar mitoz yoʻli bilan boʻlinadi va 1-spermatotsitlarga aylanadi, ular yirik markaziy yadrolari va munchoqli genetik materiali bilan ajralib turadi. Mitoz to’liq ajralish sifatida sodir bo’lmaydi, aksincha, bu qiz hujayralarning hujayralararo ko’prigi davom etadigan bo’linishdir va shuning uchun kamolot davrida aloqa uzilmaydi.
Birinchi spermatotsitlar preleptoten, leptoten, zigoten va paxiten bosqichlaridan o’tib, meiozga uchraydi va ikkinchi spermatotsitlarga aylanadi. Ayni paytda hujayralar trubaning pastki qismidan uning markazidagi bo’shliqqa o’tadi. Ikkinchi seprmatositlarning yadrolari kichikroq. Ikkinchi spermatotsitlar ikkinchi meiozga uchraydi va spermatidlarga aylanadi. Meyoz paytida har bir xromosoma juftidan bittasi hujayrada qolganligi sababli, xromosoma juftlari bitta xromosoma bo’lib qoladi va bitta mitoz va 2 meyoz tufayli har bir spermatotsitdan 4 ta spermatid hujayralar rivojlanadi.
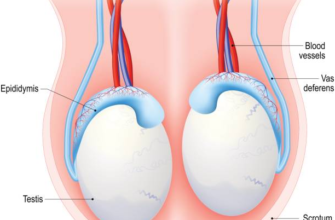
Keyingi jarayon sperma shakllanishi Sb1, Sb2, Sc, Sd1 va Sd2 deb nomlangan bosqichlar bilan davom etadi. Hujayra yadrosidagi ortiqcha moddalar kamayadi, akrozoma va flagella deb ataladigan shakllanishlar rivojlanadi. Akrozoma deb ataladigan tuzilma oddiy hujayralardagi Golji organellasi kabi ishlaydigan, hujayra yadrosining old qismini qoplaydigan va vazifasi tuxumga kirish uchun zarur bo’lgan fermentlarni olib yurish bo’lgan organdir. Yetuk spermatid seminifer naychaning markazidagi bo’shliqqa yaqin joylashgan va uning oval shaklidagi yadrosi quyuq rangga bo’yalgan.Spermatidlar Sertoli hujayralaridan ajratilgandan so’ng, ular to’g’ri naychalar, rete moyaklar va efferent naychalar orqali organga o’tadi. epididimis deb ataladi va epididimisga keladi.
Epididimning uzunligi 3-4 sm. Ichkaridagi quvurlarning umumiy uzunligi 4-5 metrni tashkil qiladi. Spermatozoidlar epididimis boshidan kirib, dumga qarab harakat qilganda, ular pishib, tuxumga kirish qobiliyatiga erishadilar. Epidimis orqali o’tish vaqti yoshga va jinsiy faollik chastotasiga qarab 1-12 kun davom etadi. Epididimis shuningdek, spermatozoidlarni o’tkazish paytida oziqlantirish va himoya qilish uchun glitserofosforil xolin, karnitin va sialik kislota kabi moddalar bilan ta’minlaydi. Spermatozoidlarning sayohati epididimdan chiqqandan keyin 30-35 sm. U uzoq vas deferenslarda davom etadi. Vas deferensning vazifasi spermatozoidlarni saqlash va uzatishdan iborat bo’lib, uni ham ajratib turadi.Jinsiy faoliyat davomida spermatozoidlar peristaltik harakatlar bilan oldinga siljib, tomirlarning oxirgi qismidagi keng maydonga boradi. Bu yerda vas deferens jinsiy bez bo’lgan urug’ pufakchasi bilan birlashadi va prostata uretrasi ichidagi verumontanum deb ataladigan bo’rtiqchada ochilguncha eyakulyatsiya kanalini hosil qiladi.
Eyakulyatsiya paytida eyakulyatsiya yo’li atrofidagi mushaklar va prostata beziga qo’shni bulbouretral mushaklar qisqaradi va eyakulyatsiya otilib chiqadi. Bu vaqtda siydik pufagi bo’yni qisqarishi va yopilishi kerak, shunda eyakulyatsiya oldinga sodir bo’ladi.Odatda eyakulyatsiya hajmi 1,5 dan 5 ml gacha, pH darajasi esa 7,05-7,8 ni tashkil qiladi. Eyakulyatsiya (sperma deb ham ataladi) hajmining 40-80% urug’ pufagi tomonidan ta’minlanadi.Urug’lik vazikulining sperma tarkibidagi sekretlari fruktoza bo’lib, u spermatozoidlarni oziqlantiradi, prostaglandin va boshqa kimyoviy moddalarni oziqlantiradi va qon ivishini ta’minlaydigan bikarbonatdir. vaginada kislotali muhit. Eyakulyatsiyadagi fruktoza kontsentratsiyasi 120-450 mg / dL ni tashkil qiladi. Past darajalar eyakulyatsiya kanalining obstruktsiyasini yoki urug’ pufakchalarining tug’ma yo’qligini ko’rsatadi.Eyakulyatsiya hajmining 10-30% prostata sekretsiyasidan iborat. U 20-25 daqiqa ichida eyakulyatsiyadagi pıhtıları eritadigan fermentlar va proteazlarni o’z ichiga oladi. Prostata shuningdek, eyakulyatsiyaga sink, fosfolipidlar, fosfataza va spermin chiqaradi. Spermatozoidlarni o’z ichiga olgan moyaklar va epididimdan kelib chiqadigan eyakulyatsiya hajmining atigi 5% ni tashkil qiladi.Yuqorida sanab o’tilmagan bulbouretral va periuretral bezlarning eyakulyatsiyadagi hissasi 2-5% ni tashkil qiladi.Ularning vazifalari: siydik yo’llarini moylash va siydik qoldiqlari va kislotalilikni tamponlash. Ularning sekretsiyasi jinsiy funktsiyalar uchun muhimdir.
Urug’lanish uchun spermatozoidlar bachadon bo’ynigacha etib, u erdagi shilliq qavatdan o’tib, bachadon va tuxumdon naychalariga etib borishi, tuxum ichiga kirib, tuxum hujayrasi bo’lgan tuxum hujayraning tashqi qismidagi zona pellucida deb ataladigan qatlamni eritishi kerak. bosh qismidagi akrosomada mavjud bo’lgan fermentlar, akrozomaning orqa qismidagi yadrodagi genetik materialni ootsitga o’tkazadi.Urug’lanish bosqichlari, spermatozoidning tuxum hujayraga (ayol tuxumiga) yopishishi va spermatozoidning genetik o’tkazilishi. Ootsit tarkibidagi moddalar urug’lanish deb ataladi. Bachadon bo’ynidagi shilimshiq moddaning shilliq qavatidagi o’zgarishlar tufayli ayol ovulyatsiya siklida ovulyatsiya davrida spermatozoidlarning kirib kelishi juda oson. Urug’lantirilgandan so’ng (tuxumning urug’lantirilishi) urug’lantirilgan tuxum bachadonga joylashtiriladi. Ushbu bosqichlarning har qandayidagi muammolar bepushtlikka olib keladi.

Bepushtlikning sabablari va diagnostika usullari
Bepusht erkaklarda ko’proq uchraydigan jiddiy kasalliklar: Birinchi shikoyati bepushtlik bo’lgan erkaklarning ko’pchiligida gipofiz adenomasi, gormon ishlab chiqaruvchi o’smalar, moyaklar saratoni, jigar va buyrak etishmovchiligi va mukovistsidozning fibrozi kabi muhim sog’liq muammolari mavjud. Ushbu bemorlarni baholashda ushbu shartlar mavjudligini aniqlash kerak.Bundan tashqari, bepusht erkaklarda saraton kasalligining chastotasi ortadi. Umuman olganda, azospermli erkaklarning 2,2 foizi va azospermik bo’lmagan bepusht erkaklarning 1,1 foizi 7 yillik kuzatuv davomida saraton kasalligiga chalingan. Azospermik bo’lmagan bepusht erkaklarda saraton kasalligi oddiy populyatsiyaga nisbatan yaqin yoki biroz oshadi. Saratonning asosiy chastotasi azospermik erkaklarda kuzatilgan. Rivojlanayotgan saratonlarga prostata, moyaklar, markaziy asab tizimi, teri saratoni va oshqozon saratoni kiradi.
Jins: Faqat ayollardagi bepushtlik bepushtlik holatlarining 35% ni tashkil qiladi, faqat erkaklardagi bepushtlik 30% hollarda uchraydi. Muammo ikkala juftlikda ham 20% hollarda kuzatilsa, 15% hollarda sabab topilmaydi. Er-xotinlardan birida bepushtlikning juda aniq sababi bo’lsa ham, boshqa sherik ham baholanishi kerak. Bundan tashqari, er-xotinlarning jinsiy faollik funktsiyalari ham baholanishi kerak.
Yosh: yoshning reproduksiyaga ta’siri noaniq. Erkak yoshi ulg’aygan sari erkak gormoni darajasi pasayadi va estradiol (ayol gormoni) darajasi oshadi. Tadqiqotlar shuni ko’rsatadiki, sperma zichligi erkaklar yoshi bilan kamayadi. Yosh erkaklarning seminifer naychalarining 90% da spermatidlar ko’rsatilgan bo’lsa, bu raqam 50-70 yoshda 50% gacha, 80 yoshda esa 10% gacha kamayadi. Bundan tashqari, taxminan 50 yoshda Sertoli hujayralarining 50% yo’qoladi va 60 yoshda Leydig hujayralari soni 50% ga kamayadi. Shunga qaramay, keksa erkaklarda homiladorlikning chastotasi yosh erkaklarnikiga o’xshaydi, ammo homilador bo’lish vaqti uzoqroq bo’lishi mumkin.
1-hikoya-rezyume-so’rov
Bepusht erkakni baholashda to’liq tubby va urologik so’rov o’tkazilishi kerak. Ko’rib chiqilishi kerak bo’lgan nuqtalar – bepushtlikning davomiyligi va oldingi reproduktiv tarix. Er-xotinga jinsiy odatlari, homiladorlik uchun eng maqbul vaqt haqida ma’lumotga ega bo’lganligi, spermatozoidlarga zararli ta’sir ko’rsatadigan dori va moylash materiallarini qo’llash kabi savollarni berish kerak.Erkak bemorlarga moyak torsiyasi tashxisi qo’yilgan, anamnezda qo’pollik bor. balog’at yoshida, rivojlanishning kechikishi, erta balog’atga etish, siydik yo’llarining infektsiyalari, Jinsiy yo’l bilan yuqadigan kasalliklar, bemorning siydik pufagi bo’ynida operatsiya qilinganligini so’rash kerak. Nevrologik kasalliklar, diabet, o’pka infektsiyasi tarixini olish kerak. Hidni sezmaslik, ko’krakdan sut kelishi, ko’rish maydonining etishmasligi, jinsiy ishtahaning to’satdan yo’qolishi gipofiz o’simtasining belgilari bo’lishi mumkin.
Jinsiy balog’at (erta, normal yoki kechikish): 9 yoshgacha bo’lgan o’g’il bolalarda balog’at yoshining rivojlanishi erta balog’atga etishadi va muhim gormonal buzilishlarning belgisi bo’lishi mumkin. Erta balog’atga etish moyaklar, buyrak usti bezlari yoki gipofizning gormonal faol o’smalari yoki buyrak usti bezining kattalashishi belgisi bo’lishi mumkin. Aksincha, balog’atga etishishning kechikishi gipotalamus, gipofiz yoki moyak etishmovchiligi yoki maqsadli organdagi erkak gormoniga javob bermaslik tufayli erkak gormonlarini ishlab chiqarishda etishmovchilik belgisi bo’lishi mumkin.
Bolalik kasalliklari yoki oldingi operatsiyalar: bir tomonlama yoki ikki tomonlama tushmagan moyaklar, operatsiya vaqtidan qat’i nazar, sperma ishlab chiqarishni va sperma sifatini buzadi. Bemorda gipospadias bo’lsa, spermatozoidlar bachadon bo’ynigacha yetib bormasligi mumkin. Bachadonda dietilstilbestrol (ilgari tug’ilishni nazorat qilish vositasi sifatida ishlatilgan dori) ta’siri epididimal kistalar va tushmagan moyaklar paydo bo’lishiga olib kelishi mumkin. Quviq bo’yni bo’ylab ilgari o’tkazilgan operatsiyalar eyakulyatsiyaning orqaga qaytishiga olib kelishi mumkin. eyakulyatsiya paytida siydik pufagi. Inguinal churra, gidrosel yoki varikosel operatsiyalari paytida moyak tomirlari yoki vas deferens zararlanishi mumkin. Moyakning buralishi va shikastlanishi moyakning qisqarishiga va antisperm antikorlarining shakllanishiga olib kelishi mumkin. Bu holatlarning barchasini batafsil so’roq qilish kerak.
Kasallik tarixi : Erkaklarning umumiy sog’lig’ining yomonligi reproduktiv salomatlikka ham ta’sir qiladi. Reproduktiv qobiliyatga ta’sir qiluvchi kasalliklarga quyidagilar kiradi:
- Qandli diabet vegetativ neyropatiyaga va neyrogen tipdagi erektil disfunktsiyaga va retrograd eyakulyatsiyaga olib kelishi mumkin (sperma eyakulyatsiya paytida siydik yo’llaridan chiqmaydi va siydik pufagi tomon oqadi).
- Semirib ketish (ortiqcha semirish) gormonal metabolizmni buzadi, periferik to’qimalarda erkak gormonining estrogenga haddan tashqari konversiyasini keltirib chiqaradi va estrogenning ortishi LH gormonining ritmik chiqishi intensivligini kamaytirish orqali sperma zichligining pasayishiga olib keladi.
- O’roqsimon hujayrali anemiyada anemiya tufayli moyaklar shikastlanishi mumkin.Talassemiya (O’rta dengiz anemiyasi) va takroriy qon quyish natijasida o’roqsimon hujayrali anemiya bilan og’rigan bemorlarda gemosideroz deb ataladigan temirning to’qimalarda saqlanishi sabab bo’lishi mumkin.
- Surunkali buyrak etishmovchiligi gipogonadizmga (erkaklarda moyaklarning kam faolligi) va ayolning tashqi ko’rinishining xususiyatlariga (soch to’kilishi, ko’krakning kengayishi, ovozning xirillashi va boshqalar) olib kelishi mumkin.
- Jigar kasalliklari ikkilamchi xarakterli erkaklik ko’rinishini buzishi va estrogen gormonlarining ortishi bilan moyakning qisqarishi va ko’krak kengayishiga olib kelishi mumkin.
- Gemokromatoz gipogonadima, androgen gormonlarining etishmovchiligi va estrogen darajasining oshishi sababi bo’lishi mumkin.
- Agar balog’at yoshidan keyin parotitdan keyin moyak tutilishi paydo bo’lsa, u moyakni qisqartirishi va bepushtlikka olib kelishi mumkin.
- Jinsiy yo’l bilan yuqadigan kasalliklar va sil kasalligi vas deferens va epididimda obstruktsiyaga olib kelishi mumkin.
- Mikoplazmalar jinsiy yo’l bilan yuqadigan infektsiya agenti bo’lib, ular sharqdan kelgan sperma bilan bog’lanib, sperma harakatini kamaytiradi.
- Chechak (endi ko’rinmaydi), prostata, moyaklar, urug’ pufakchalari yoki siydik yo’llarining yallig’lanishi obstruktiv azospermiyaga olib kelishi mumkin.
- O’tkir yoki surunkali tibbiy kasalliklar
- Bepushtlik bilan og’rigan bemorlarda febril infektsiya bor yoki yo’qligini so’rash kerak.To’satdan febril kasalliklar FSH va LH ning chiqarilishini kamaytiradi. Bu 1-3 oydan keyin sperma ishlab chiqarishni buzadi.
- Anesteziya, jarrohlik, ochlik, yurak xuruji, jigar komasi, bosh travması, insult, nafas olish etishmovchiligi, yurak etishmovchiligi, sepsis va kuyishlar gonatropinlarning chiqarilishini bostiradi, ehtimol dopamin va opioid moddalarining chiqarilishini oshiradi.
- Surunkali tibbiy kasalliklar jinsiy gormonlar ishlab chiqarishni va sperma ishlab chiqarishni to’g’ridan-to’g’ri bostiradi va organ etishmovchiligini keltirib chiqaradi.
Jinsiy tarix: er-xotinning jinsiy aloqa vaqti, chastotasi va usuli va ayolning ovulyatsiya sikli haqida ma’lumotga ega yoki yo’qligini so’rash kerak. Tadqiqotlar shuni ko’rsatdiki, homiladorlik uchun eng maqbul davr ovulyatsiya davrining o’rtasida har 48 soatda jinsiy aloqa qilishdir.KY gel va so’lak kabi moylar sperma uchun zaharli (zahar) hisoblanadi. Tuxum oqi, findiq yog’i, o’simlik moylari va neftdan olingan jellar seprimlar uchun toksik hisoblanmasa-da, agar kerak bo’lsa, ularni oz miqdorda ishlatish kerak.
Moyak saratoni: Moyak saratoni o’simtaning joylashgan joyiga ta’siri yoki moyakni olib tashlash natijasida bepushtlikka olib kelishi mumkin. Moyak saratoni tashxisi qo’yilganda, bemorlarning 60% spermatozoidlar sonining kamayishiga ega.Jinsiy hujayra (sperma hosil bo’ladigan hujayralar) o’smalari moyaklarning tug’ma yo’qligi, androgen etishmovchiligi va tushmagan moyaklar kabi sabablarga ko’ra moyak funktsiyalarini buzadi. Moyak saratoni bilan og’rigan bemorlarda saraton bo’lmagan tomonda moyakda sperma ishlab chiqarishning buzilishi ham kuzatiladi. Saraton tomoni jarrohlik yo’li bilan olib tashlanganidan keyin ham, ko’p hollarda buzilmagan moyakda sperma ishlab chiqarish buzilishi davom etadi.
Moyak saratonini davolash: Yuqori dozali kimyoterapiya jinsiy hujayralarga ta’sir qiladi. Siklofosfamid, mustin va klorambussil kabi alkillashtiruvchi kimyoterapiya preparatlari seminifer naychalarga jiddiy zarar etkazadi va ona sperma hujayralarini yo’q qiladi. Shuni ham yodda tutish kerakki, kimyoterapiya xromosomalarda mutatsiyaga olib keladi, shuning uchun bunday bemorlarga kimyoterapiyadan oldin spermani saqlash tavsiya etiladi yoki davolanish tugaganidan keyin kamida 1 yil o’tgach, homiladorlikka urinish tavsiya etiladi.Retroperitoneal limfa tugunlari diseksiyasi (RPLND); Moyak o’smalari bo’lgan ba’zi bemorlarga qo’llaniladigan RPLND eyakulyatsiya buzilishi va/yoki retrograd eyakulyatsiyaga olib keladi. Radiatsiya terapiyasi B tipidagi spermatogoniyaga va ehtimol spermatositlarga ta’sir qiladi. Hatto 0,15 Gy gacha bo’lgan nurlanish dozalari ham moyakning tuzatib bo’lmaydigan shikastlanishiga olib kelishi mumkin, ammo agar barcha asosiy hujayralar vayron bo’lmasa, to’liq tiklanish mumkin. Spermatozoid ishlab chiqarish 1 Gy dan past bo’lgan radiatsiya terapiyasidan 9-18 oy o’tgach qaytishi mumkin bo’lsa-da, bu muddat 5 Gy dozalari bilan 4-6 yilgacha oshishi mumkin. Radioterapiya va kimyoterapiyaga qaramay, eyakulyatsiya funktsiyasi buzilmagan bo’lsa, bemorlarning 2/3 qismida otalik paydo bo’lishi mumkin.Moyak o’smalarida davolash bilan bog’liq nojo’ya ta’sirlar kamayishi tufayli 1-darajali mikrobda faqat zararlangan tomondagi moyak jarrohlik yo’li bilan olib tashlanadi. hujayrali moyak o’smalari va bemor muntazam ravishda kuzatiladi va tekshiriladi. RPLND yanada rivojlangan bosqichlarda qo’llanilishi tufayli retrograd eyakulyatsiya xavfi ortadi.Jarroh moyakni olib tashlaganidan so’ng, sperma parametrlari yaxshilana boshlaydi. Bu ta’sir bemorni tashvishdan xalos qiladi va o’simta tomonidan ajralib chiqadigan moddalarning sperma ishlab chiqarishga zararli ta’sirini yo’q qiladi deb o’ylashadi.Agar bitta moyakli bemorlarda yagona moyakda shish bo’lsa, uni tark etish uchun qisman operatsiya qilish mumkin. orqadagi o’simtasiz qismi va mahsuldorligi saqlanishi mumkin. O’smalari bo’lmagan sog’lom bo’limlar jarrohlikdan so’ng olib tashlangan to’qimalardan ajratilishi va muzlatilishi va kelajakda mumkin bo’lgan yordamchi reproduktiv usullar (ICSI, IVF) uchun saqlanishi mumkin.
Ijtimoiy tarix: Sigaret va marixuanadan foydalanish sperma zichligi, harakatchanligi va morfologiyasini pasaytiradi. Mushaklarni qurish uchun ishlatiladigan anabolik steroidlarni qo’llash gipogonadizm bilan bir qatorda tizimli va genetik spermatozoidlarning shikastlanishi bilan bog’liq.Spirtli ichimliklar erkak gormonlari ishlab chiqarishning keskin va surunkali pasayishiga olib keladi.Emosional stress GnRH sekretsiyasini to’xtatib, gipogonadizmni keltirib chiqaradi.Saunalarda yuqori harorat ta’siri, hammom yoki ish paytida sperma ishlab chiqarishning vaqtincha pasayishiga olib keladi.Ommabop e’tiqoddan farqli o’laroq, tor ichki kiyim tug’ilishni pasaytiruvchi ta’sirga ega emas. Qattiq ichki kiyim kiyish tufayli moyakda 0,8-1 daraja harorat ko’tarilishi bo’lsa ham, sperma parametrlari o’zgarmaydi va sperma ishlab chiqarilishi buzilmaydi.
Dorilar: Fertillikni susaytiradigan dorilar: Spironolakton, siproteron, ketokonazol va simetidin antiandrogenik ta’sirga ega.Tetratsiklin erkak gormoni darajasini 20% ga kamaytiradi.Nitrofurantoin spermatogenezni bostiradi.Sulfasalazin spermatogenezni, kolonazolni, kolxozni, metilxozni vaqtincha kamaytiradi. yedi, fenitoin, tioridazin va kaltsiy kanal blokerlari bepushtlikka olib kelishi mumkin.
Oila tarixi: Agar oilada tug’ma o’rta chiziq nuqsonlari, tushmagan moyaklar, gipogonadizm va moyakning qisqarishi bo’lsa, tug’ma kasalliklarga e’tibor berish kerak. Bepusht erkaklarda kistik fibroz yoki gipogonadizmning oila tarixini so’roq qilish kerak.
Nafas olish yo’llari kasalliklari: Bepushtlik va takroriy nafas olish tizimi infektsiyalari mavjud bo’lganda, harakatsiz qamchi sindromi (harakatsiz siliya sindromi) yoki sperma harakatsizligi bilan tavsiflangan Kartafener sindromi haqida o’ylash kerak.Kistik fibroz obstruktiv azospermiya sabablaridan biridir. vas deferens tug’ma yo’q. Onadan va otadan meros bo’lgan retsessiv gen bo’lgan CFRD genining ikkala qismida etishmovchilik bo’lsa, klinik kistoz fibroz kuzatiladi.Agar ota-onadan birida etishmovchilik bo’lsa, vas deferensning ikki tomonlama tug’ma yo’qligi. Mukovistsidozni klinik ko’rinishda namoyon bo’lmasa ham paydo bo’lishi mumkin.Yang sindromida sekretsiyaning qalinlashishi tufayli o’pka infektsiyalari tez-tez uchraydi.Epididimda obstruktsiya sodir bo’lsa, obstruktiv azospermiya paydo bo’ladi.
Atrof-muhit va kasbiy ta’sir: kemiruvchilarga qarshi ishlatiladigan ko’plab dorilar estrogenga o’xshash ta’sirga olib keladi. Qishloq xoʻjaligida parazitlarga qarshi tez-tez qoʻllaniladigan dibromoxlorpropan nomaʼlum mexanizmlar orqali qaytarilmas azospermiyaga olib kelishi mumkin.Qoʻrgʻoshin gipotalamus-gipofiz aloqasini bostiradi.Rayon sanoatida ishlatiladigan uglerod disulfidi urugʻ (eyakulyatsiya), gipotalamus va gipofizda oʻzgarishlarga olib keladi. po’lat va keramika sanoatida ishlaydiganlarda yuqori haroratlar bilan bog’liq.Spermatositlarning yetilishining pasayishi kuzatiladi.
Orqa miya shikastlanishi: Orqa miyaning og’ir shikastlanishi aneyakulyatsiyaga olib kelishi mumkin (eyakulyatsiya qilish mumkin emas). Bu erkaklarni davolashda elektroeyakulyatsiya yoki sperma olish usullari qo’llaniladi. Bunday bemorlarda sperma sifati asta-sekin yomonlashadi, orqa miya shikastlanishidan 1 yil o’tgach, ko’pchilik bemorlarda sperma harakatsiz spermadan iborat bo’ladi, chunki yallig’lanish hujayralari urug’ga etib boradi. Orqa miya shikastlangan bemorlarning eyakulyatsiyalarida spermatozoidlarning 26% tirik va atigi 14% harakatchan boʻlsa, urugʻ pufakchasidan igna bilan olingan urugʻ namunalarida 74% yashovchanlik va 54% harakatchanlik kuzatilgan. Sababi, bu bemorlarda nerv sistemasi tomonidan prostata bezining stimulyatsiyasining yo’qligi va infektsiyadan boshqa sabablarga ko’ra immun tizimining haddan tashqari qo’zg’atilishidir.Spermatozoidlarning hujayra yadrosining kamolotga uchrashi va DNK yaxlitligidagi nuqsonlar umurtqa pog’onasi bo’lgan bepusht bemorlarda ham aniqlangan. shnurning shikastlanishi.
2-Jismoniy tekshiruv
Moyaklar: Moyakning kattaligi va mustahkamligi baholanadi va boshqa moyak bilan solishtiriladi. Taxminan moyak hajmi taxmin qilinadi, qiymati 20 ml ni tashkil qiladi. dan katta bo’lishi kerak. Uzunligi kamida 31 mm. bo’lishi kerak. Moyaklarning qisqarishi birlamchi moyak etishmovchiligi, Klaynfelter sindromi, gormonal kasalliklar, o’smirlik davridagi parotit, jigar kasalliklari va mushak distrofiyasining alomati bo’lishi mumkin. Og’riq bilan shishish orxit (moyakning yallig’lanishi) belgisi bo’lishi mumkin, og’riqsiz shishish esa moyak o’smasi, moyak tubulyozi va oxirgi bosqich sifilizining belgisi bo’lishi mumkin.
Epididimis: epididimisdagi kengayish va kist mavjudligi sperma yo’llarining obstruktsiyasining belgisi bo’lishi mumkin, og’riq epididimisdagi infektsiyaning belgisi bo’lishi mumkin.
Vas deferens: yo’qligi, qisman shishishi, nozikligi yoki yo’qligi kabi o’zgarishlarni tekshirish uchun uni ikki tomondan paypaslash kerak. Ikki tomonlama tug‘ma yo‘qligi mukovistsidozli fibroz genlarining ikki yoki bir nusxasi yetishmovchiligida, vas deferensning qisman yetishmovchiligi mukovistsidoz genining mutatsiyalarida ko‘rinadi.Uni uzunligi bo‘ylab qattiq tugunlar bilan birga ko‘rish mumkin. sil kasalligi bilan bog’liqligi va oldingi vazektomiya mavjudligi tekshiruvda aniq bo’ladi.
Spermatik shnur: Tekshiruv davomida bemorlarda jarrohlik yo’li bilan tuzatilishi mumkin bo’lgan bepushtlikning eng keng tarqalgan sababi bo’lgan varikosel bor-yo’qligi tekshirilishi kerak. Varikosel tik turgan holatda qorin bo’shlig’i bosimini oshiradigan manevrlar bilan tekshiriladi.Agar varikosel o’ng tomonda bo’lsa yoki qorin bo’shlig’i bosimi ortishi bilan kuchaymasa va doimiy bo’lib qolsa, bu qorin bo’shlig’i o’smasi yoki qorin bo’shlig’i o’smalarining belgisi bo’lishi mumkin. qon tomirlarining tiqilib qolishi.
Jinsiy olat: Jinsiy olatni tekshirish siydik chiqarish yo’llarida stenoz bor-yo’qligini yoki gipospadias va epispadias deb ataladigan tug’ma anomaliyalar mavjudligini istisno qiladi.Bu hollarda spermani vaginaga o’tkazishda muammolar bo’lishi mumkin. Jinsiy olatda egrilik va qattiq plaklar bo’lsa, qayd qilinadi.Gipospadias tufayli sperma hujayralarining bachadon bo’ynida to’planmasligi bepushtlikning sababi bo’lishi mumkin.
Rektal tekshiruv: Agar prostata katta va qattiq bo’lsa, massalar tekshiriladi. Eyakulyatsiya yo’llari yopilgan bo’lsa, seminal vazikullar paypaslanishi mumkin.
Tana shakli: Gormonal buzilishlar bilan og’rigan bemorlarda sochlarning yo’qligi, ayniqsa pastki ekstremitalarda cho’zilgan uzun, ingichka tana tuzilishi kuzatiladi, bu onikoid ko’rinish, zaif mushak tuzilishi va epifizlarning kech yopilishi deb ataladi. Kindik atrofida sezilarli semirish, qorin terisida cho’zilish belgilari va oy yuzi buyrak usti bezlari kasalligi bo’lgan Kushing sindromini ko’rsatadi.Ko’krakning kattalashishi, sut oqishi, bosh og’rig’i va ko’rish maydonining etishmasligi gipofiz o’smalarini ko’rsatadi. Bo’yin tekshiruvi qalqonsimon bezning kattalashishi va agar bo’yin venalarida bor bo’lsa.Shovurlar paypaslanishi mumkin.Jigarning kattalashishi va limfa tugunlarining kattalashishini, agar mavjud bo’lsa, qo’lda tekshirish orqali aniqlash mumkin.
3-Bepushtlikning sabablari
a-Bepushtlikning pretestikulyar (pretestikulyar) sabablari:
Bepushtlikning moyakgacha bo’lgan sabablari gipotalamusning tug’ma kasalliklari va gipotalamus-gipofiz o’qini buzadigan gipofiz yoki organ kasalliklari tufayli bepushtlikka olib keladigan holatlardir.Gipotalamus kasalliklari gipogonadotropik gipogonadizmni keltirib chiqaradi. Agar GnRH ajralmasa, gipofiz bezidan LH va FSH gormonlari ajralmaydi. Bu bemorlar ekzogen GnRH va LH analogi bo’lgan inson xorionik gonadotropini (hCG) ga javob beradi.
Idiopatik (sababni ko’rsatish mumkin emas) gipogonadotropik gipogonadizm: Kalman sindromining bir qismi sifatida ko’rish mumkin, masalan, GnRH sekretsiyasini boshqa hech qanday buzilishsiz yoki hidlash qobiliyatini sezmaslik, lab va tanglay yorig’i kabi o’rta chiziq nuqsonlari, eshitish qobiliyatining buzilishi, tushmagan moyaklar va rang ko’rligi. Kalmann sindromi oilada (X xromosoma va autosomal bilan bog’liq) yoki alohida ko’rish mumkin. Bu taxminan 10 ming – 60 ming tug’ilishda bir marta kuzatiladi. Bunga GnRH chiqaradigan nerv hujayralari gipotalamusda bo’lishi kerak bo’lgan joyga ko’chib o’tmasligi sabab bo’lgan deb taxmin qilinadi. Epifiz plitalarining yopilishi kechiktirilgan bemorlarda qo’llar va oyoqlar odatda uzun bo’ladi, balog’atga etishish kechikadi, moyaklar kichik bo’ladi. Bemorlarning bo’yi normal bo’lsa ham, Erkak gormoni bilan davolash, sperma ishlab chiqarish yaxshilanmaydi. Sperma ishlab chiqarishni ko’paytirish uchun tashqi erkak gormonlarini yuborish kerak emas, chunki u GnRH sekretsiyasini bostiradi va intratestikulyar erkak gormoni darajasini pasaytiradi. Ma’lum bir chastotada tashqaridan berilgan GnRH va hCG bemorlarning 20 foizida normal sperma ishlab chiqarishni ta’minlashi mumkin. Davolashda inson FSH hCG ga qo’shilsa, ko’pchilik bemorlarda sperma ishlab chiqarishga erishish mumkin. Katta yoshdagi idyopatik gipogonadotropik gipogonadizm holatlarida klomifen sitrat bilan davolashga javob berilishi mumkin.
Prader-Will sindromi: Bemorlarda odatda semizlik, aqliy zaiflik, kichik qo’llar va oyoqlar va GnRH etishmovchiligi tufayli gipogonadotropik gipogonadizm kuzatiladi. 15-xromosomaning uzun qo’lida 11-13. Hududlardagi mavjud tanaffuslar (15q11-13 sifatida ko’rsatilgan) oila orqali o’tganda sodir bo’ladi.
Laurens-Moon-Biedl sindromi: Bemorlarda retinal kasalliklar va bir nechta barmoqlar kuzatiladi va gipogonadotropik gipogonadizm tufayli bepushtlik kuzatiladi.
Boshqa sharoitlar: markaziy asab tizimining o’smalari, temporal epilepsiya va dofamin antagonistlari kabi ko’plab dorilar gipotalamus darajasida gipotalamus-gipofiz o’qini buzishi mumkin.Gipofiz bezlari ham kam, ham haddan tashqari faol bo’lsa, bepushtlik sabab bo’ladi. Gipofiz bezining etishmovchiligi (yetishmovchiligi) tug’ma yoki keyinchalik orttirilgan bo’lishi mumkin. Keyinchalik gipofiz etishmovchiligini keltirib chiqaradigan sharoitlar o’smalar, gipofiz tomirlarining tiqilib qolishi, radiatsiya va infektsiyadir. Sekretor bo’lmagan gipofiz o’smalari siqilish orqali gipofiz etishmovchiligiga olib kelishi mumkin, sekretor gipofiz o’smalari esa tartibsiz gonadotropin chiqishi yoki prolaktinning ortiqcha sekretsiyasi bilan gipofiz bezining normal ishlashiga to’sqinlik qiladi.
Prolaktinoma: prolaktin ishlab chiqaradigan adenomalar gipofiz bezining eng keng tarqalgan sekretor o’smasi hisoblanadi. Prolaktin ko’krak rivojlanishini va sut sekretsiyasini rag’batlantiradi, shuning uchun prolaktinomali bepusht erkaklarda ko’krak kengayishi va sut sekretsiyasi kuzatiladi. Ko’rish sohasida ikki tomonlama periferik yo’qotish optik asab xochga bosim o’tkazadigan kengaygan gipofiz o’simtasini eslatishi kerak.Prolaktin darajasi 150 mikrogr / l dan yuqori bo’lsa, prolaktinoma (prolaktin chiqaradigan o’simta) mavjudligini ko’rsatadi, prolaktinoma tashxisini qo’yish mumkin. deyarli bevosita prolaktin darajasida 300 mikrogr / L dan yuqori. Shish hajmini aniqlash uchun gipofiz bezining tomografik yoki MRI tadqiqotlarini o’tkazish kerak.
Prolaktin darajasini pasaytirish uchun kichik adenomali bemorlarda bromokriptin va kabergolin kabi dopaminga o’xshash ta’sirga ega preparatlar qo’llaniladi. Ba’zi bemorlarda erkak gormonlari darajasi oshadi va sperma soni normallashadi. Kichik o’smalarda operatsiya 80-90% muvaffaqiyatli bo’ladi, ammo adenoma bemorlarning 17% da qaytalanadi. Katta prolaktinomalarni jarrohlik davolash kamdan-kam hollarda davolaydi, shuning uchun ko’rish maydonining jiddiy etishmovchiligi bo’lgan bemorlarda va bromokriptin terapiyasidan foydalana olmaydigan bemorlarda tavsiya etiladi.
Izolyatsiya qilingan LH etishmovchiligi (fertil enukoid): Bu bemorlarda FSH darajasi normal bo’lsa-da, LH darajasi past, bemorlarda enukoid ko’rinish (uzun bo’yli, ingichka, tuksiz va zaif mushak tuzilishi), moyak o’lchamlari normal va eyakulyatsiya hajmi mavjud. past. Ular tashqaridan hCG berish orqali davolanadi.
Izolyatsiya qilingan FSH etishmovchiligi: bu bepushtlikning juda kam uchraydigan sababidir. Oligospermiya (sperma kontsentratsiyasi 2 million / ml dan kam) bo’lgan bemorlarda LH darajasi normal va FSH darajasi past bo’ladi. Davolashda insonning menopauza gonadotropini (hMG) yoki FSH beriladi.
Talassemiya (O’rta er dengizi anemiyasi): Eritrositlar ishlab chiqarish buzilishi tufayli talassemiya bilan og’rigan bemorlarda tez-tez qon quyish talab etiladi. Ushbu transfüzyonlar paytida tanaga tushgan temirning haddan tashqari miqdori gipofiz bezida va moyaklarda to’planib, to’qimalarga zarar etkazadi va gipofiz bezida ham, moyaklarda ham etishmovchilikni keltirib chiqaradi. Davolashda gonadotropinlar beriladi va temirni bog’lash terapiyasi qo’llaniladi.
Kushing kasalligi: gipotalamusdan ajralib chiqadigan GnRH buyrak usti bezidan ortiqcha miqdorda ajralib chiqadigan kortizolning bostiruvchi ta’siri tufayli kamayadi.
Periferik a’zolar kasalliklari: Gipotalamus-gipofiz o’qi atrofdagi to’qimalarning gormonlarni chiqaradigan o’smalari yoki buyrak usti bezining kam faolligi yoki haddan tashqari faolligi yoki haddan tashqari estrogen darajasi tufayli buzilgan bo’lishi mumkin.Kortizolning haddan tashqari ishlab chiqarilishining sabablari buyrak usti bezining ortiqcha o’sishini o’z ichiga olishi mumkin. , adenomalar (yaxshi gormonlar chiqaradigan o’smalar), saraton yoki o’pka saratoni. Yarali kolit, astma, artrit yoki organ transplantatsiyasi tufayli steroid dori-darmonlarni haddan tashqari iste’mol qilish ham kortizol darajasining oshishiga olib keladi.
Buyrak usti bezining qobiq qismining etishmovchiligi infektsiya, qon aylanishining buzilishi yoki konjenital kengayish kabi sabablarga ko’ra rivojlanishi mumkin. Buyrak usti bezida gormonlar ishlab chiqarishda ishtirok etuvchi bir qancha fermentlarning tug’ma etishmovchiligi, eng ko’p uchraydigan 21 gidroksilaza fermenti ham buyrak usti bezining kattalashishiga va bezlar faoliyatining etishmovchiligiga olib keladi. Buyrak usti bezidan kortizol ajralib chiqmasa va uning gipofiz beziga bostiruvchi ta’siri bo’lmasa, buyrak usti bezidan kortizol ishlab chiqarishni rag’batlantirish uchun gipofiz bezidan ajralib chiqadigan adrenokortikotrop gormon (ACTH) haddan tashqari ko’p ajralib chiqadi. Shuning uchun buyrak usti bezidan ortiqcha ajratilgan gormonlar gipotalamusdan GnRH chiqishini bostiradi. 21 gidroksilaza fermenti etishmovchiligi bo’lgan bemorlarda qisqa bo’yinlar, erta balog’atga etishish va mayda moyaklar mavjud. Bunday bemorlarda qonda 17-gidroksilaza va siydik bilan 17-ketosteroidning chiqarilishi ortadi.
Sertoli va Leydig hujayrali o’smalari, jigar etishmovchiligi va semizlik ortiqcha estrogen sekretsiyasining sabablari hisoblanadi. Yuqori estrogen gipofiz bezini bostiradi, LH va FSH chiqarilishini kamaytiradi.
b-moyak sabablari:
Moyak sabablari orasida xromosoma o’zgarishlari yoki xromosoma bo’lmagan sabablar mavjud. Xromosoma sabablari odatda jinsiy xromosomalarning anomaliyalari bilan birga keladi.
Xromosoma anomaliyalari: Umumiy populyatsiyada xromosoma anomaliyalarining chastotasi 0,6% bo’lsa, bepusht erkaklarda xromosoma anomaliyalarining chastotasi 6-13% ni tashkil qiladi. Azospermiya yoki og’ir oligospermiya bilan og’rigan erkaklarda bu ko’rsatkich 10-15% gacha oshadi. Obstruktiv bo’lmagan azospermiya yoki og’ir oligospermiya bilan og’rigan erkaklarda Y xromosoma mikrodeletsiyasining mavjudligini aniqlash uchun karyotip testi (46XY) va genetik baholash o’tkazilishi kerak.
-Klaynfelter sindromi: Bu xromosoma anomaliyasi bo’lib, ko’pincha erkaklarning bepushtligiga sabab bo’ladi, har 500-1000 erkak tug’ilishda bir marta uchraydi. Qo’shimcha X xromosomasi bo’lgan bemorlarda karyotip 47, XXY sifatida ifodalanadi, buning sababi odatda meioz paytida xromosomalarning ajralmasligi. Klinefelter sindromi uchun hozirda ma’lum bo’lgan yagona xavf omili – bu onaning yoshi. Klinefelter sindromida 47, XXY xromosoma shaklida karyotip tahlili. Qo’shimcha X xromosoma tufayli 46 bo’lishi kerak bo’lgan xromosomalar soni 47 ni tashkil qiladi. Klinefelter sindromida bepushtlikning sababi birlamchi moyak etishmovchiligi bo’lib, ko’pchilik bemorlar azospermikdir. Gormon testlarida gonadotropin darajasining oshishi bilan birga, qondagi erkak gormoni darajasi 60% hollarda past bo’ladi. Qizig’i shundaki, ko’pchilik bemorlarda libido (jinsiy ishtaha), erektsiya va orgazm normaldir. Shu sababli, erkak gormoni terapiyasi juda ko’p ta’sir ko’rsatmaydi. Agar tashqi erkak gormoni qo’llanilsa, u sperma ishlab chiqarishni yanada kamaytirishi mumkin.Jismoniy tekshiruvda ko’krak kattalashgani (jinekomastiya), mayda moyaklar, enukoid tana tuzilishi va balog’atga etishning kechikishi aniqlanadi. Ba’zi bemorlarda soch o’sishi, mushaklarning tuzilishi va ovoz balandligi kabi ikkilamchi jins xususiyatlari bo’lsa-da, u kech boshlanib, kech tugashi tarixda ko’rinadi. Ushbu bemorlarda ko’krak bezi saratoni, leykemiya, diabet, gipofiz kasalliklari va gipofiz o’smalari ko’payadi. Biopsiyalarda naycha tuzilishi seminifer naychalarda yo’qolganligi ko’rinadi. Klinefelter sindromi bo’lgan ba’zi erkaklarda yordamchi reproduktiv usullar yordamida homiladorlik mumkin bo’lishi mumkin. Azospermik Klineferli erkaklarning 20 foizida biopsiyada sperma ishlab chiqarish o’choqlari moyaklarda topilishi mumkin. 47, XXY spermatogoniya va birlamchi spermatotsitlarda ko’rinsa ham, ikkilamchi spermatotsitlar va spermatidlarda normal xromosoma tuzilishi kuzatiladi. Yordamchi reproduktiv usullar yordamida yaratilgan embrionlar ona qorniga joylashtirilgunga qadar bu bemorlarga genetik testlar o’tkazilishi mumkin.
-XX erkak (teskari jinsiy sindrom): Y xromosomasining jinsni aniqlovchi SRY mintaqasining boshqasiga o’tishi bilan kasallangan bemorlarda uchraydi. Azospermiya mavjud va agar moyaklar skrotumga tushmagan bo’lsa, moyak saratoni rivojlanish xavfi yuqori. Urug’li naychalarda chandiqlar kuzatiladi.Y xromosomasining kalta qo’lida joylashgan SRY geni jinsni belgilaydi. SRY gen mintaqasining mutatsiyasi yoki uning boshqa xromosomalarga o’tishi gender buzilishlari va bepushtlikning sababi hisoblanadi.
-XYY erkak: Yangi tug’ilgan erkaklarning 0,1-0,4 foizida kuzatiladi. Bunday bemorlar ko’pincha baland bo’yli va og’ir oligospermik yoki azoospermikdir. Biopsiya etilish bosqichlarida sperma rivojlanishining to’xtashini yoki jinsiy hujayralar yo’qligini ko’rsatadi. Agar topilsa, sperma hujayralarining karyotipi normal bo’lishi mumkin.
Noonan sindromi (46, XY): Bu faqat 46 gendagi mutatsiyalar bilan rivojlanadigan sindrom. PTPN11, SOS1, RADF1 va KRAS genlari ishtirokidagi mutatsiyalar keng boʻyin, qisqa boʻy, pastki quloqlar, koʻz qovoqlari choʻkishi, keng koʻkrak tuzilishi, qoʻl va oyoqlarda limfedema, yurak-qon tomir anomaliyalari va cubitus valgus deb ataladigan qoʻl anomaliyasini keltirib chiqaradi. Leydig hujayralarining funktsiyalari buzilgan, bemorlarning ko’pchiligi birlamchi moyak etishmovchiligi tufayli bepushtdir.
– aralash jinsiy bezlar disgenezi (aralash jinsiy bezlar rivojlanishining buzilishi , 45,
-Androgen retseptorlari disfunktsiyasi: Androgen retseptorlari (erkaklar gormonlari bog’langan va harakat qiladigan tuzilmalar, retseptorlar) sperma ishlab chiqarish uchun zarurdir, shuning uchun bu retseptorlarning etishmovchiligi bepushtlikka olib keladi. Erkaklarda Reifenshteyn sindromida androgen retseptorlarining qisman javob bermasligi, tashqi jinsiy a’zolardagi anomaliyalarning keng spektri va bepushtlik kuzatiladi. Sperma ishlab chiqaruvchi hujayralar erkak gormonlariga etarlicha javob bermaganligi sababli, sperma ishlab chiqarish buziladi. Bu normal moyak kabi gipotalamus-gipofiz o’qiga bosim o’tkazmagani uchun gonadotropinlar (FSH va LH) va erkak gormonlari darajasi yuqori. Ushbu retseptorlarning disfunktsiyalari ba’zi xromosomalarning o’ziga xos mintaqalaridagi nuqsonlardan kelib chiqadi, deb taxmin qilinadi.
-Y xromosoma mikrodeletsiya sindromi: Y xromosomasining uzun qo’li, ayniqsa Yq11.23 mintaqasi tug’ilish bilan chambarchas bog’liq deb hisoblanadi. Y-xromosomaning uzun qo’lidagi katta nuqsonlar azospermiyaga olib kelishi ma’lum bo’lsa-da, yaqinda turli shakllardagi kichik nuqsonlar ham bepushtlikning muhim sababi ekanligi ma’lum bo’ldi. Oddiy karyotip tahlili o’tkaziladigan genetik testlarda bu o’chirishni aniqlab bo’lmaydi (karyotip tahlilida faqat umumiy xromosoma soni va jinsiy xromosomalar baholanadi). Chunki xromosomalarni yo’q qilish uchun polimeraza zanjiri reaktsiyasi (PCR) yoki janubiy blot testlari deb ataladigan asosiy ketma-ketlikka asoslangan etiketlash tadqiqotlari o’tkazilishi kerak. Y xromosomasining uzun qo’lida a, b, c azospermiya omili deb ataladigan uchta hudud aniqlangan (AZFa, AZFb, AZFc).Bu o’chirishlar (uzilishlar) 3-19% idyopatik (sabablari noma’lum) bepushtlik bemorlarida va 6 tasida uchraydi. -14% oligospermiya bilan og’rigan bemorlar. , nuqsonlar) boshqa sabablarga ko’ra bepushtlik tashxisi qo’yilgan bemorlarda 7% ga yaqin chastotada deletsiyalar ham ko’rsatilishi mumkin. Ushbu testlar azospermiya va og’ir oligospermiya bilan og’rigan bemorlarda o’tkazilishi kerak, ular uchun yordamchi reproduktiv usullar rejalashtirilgan.
– Ikki tomonlama moyaklar yo’qligi (moyakning yo’qolishi): Erkaklar normal 46, XY karyotipi bilan tug’iladi va ikkala moyaklar ham yo’q. Ularning erkak tipidagi ko’rinishi bachadonda erkak gormonlari mavjudligini ko’rsatadi. Sababi noma’lum bo’lsa-da, infektsiya, qon tomir kasalliklari yoki moyakning ikki tomonlama buralishi (moyaklarning o’z atrofida bir necha marta aylanishi, qon aylanishini buzish va moyakning qisqarishi) mumkin bo’lgan sabablar sifatida ayblanadi. Karyotip tahlili normal SRY genining mavjudligini ko’rsatadi (8 Y xromosomasida jinsni aniqlovchi hudud). Bemorlarga tashqi erkak gormoni yuborilganda normal erkak rivojlanishiga erishilsa ham, bepushtlik yaxshilanmaydi.
-Daun sindromi: Bunday bemorlarda jinsiy hujayralar (sperma prekursorlari) kamayishi va moyakning o’rtacha etishmovchiligi kuzatiladi. LH va FSH darajasi odatda yuqori.
-Miotonik distrofiya: distrofin deb ataladigan gen etishmovchiligi tufayli yuzaga keladi, bu autosomal (jinsga bog’liq bo’lmagan) dominant bo’lib, qisqarishdan keyin mushakning bo’shashishi kechiktiriladi. Bemorlarning 75 foizida seminifer naychalarning yomonlashishi tufayli moyak qisqarishi va birlamchi etishmovchilik kuzatiladi. Biopsiya seminifer naychalarda chandiqlarni ko’rsatadi. Hali ham samarali davolash mavjud emas.
Moyak bepushtligining genetik bo’lmagan sabablari: Moyak etishmovchiligining genetik bo’lmagan sabablari idiopatik yoki dorilar, radiatsiya, orxit (moyakning yallig’lanishi), travma yoki buralish kabi moyakga zarar etkazadigan sabablar tufayli yuzaga keladi.
-Varikosel: Bu skrotumdagi pampiniform pleksus deb ataladigan tomir tuzilmalarining kengayishi tufayli yuzaga keladi. Bu erkaklarning 15 foizida kuzatiladi. Davolash bilan bepushtlikning eng tuzatiladigan sababi (30-35%). Bu 75-85% darajasi bilan keyingi bepushtlikning eng keng tarqalgan sababidir. Odatda chap tomonda ko’rinadi, lekin faqat o’ngda ko’rinsa, qorin bo’shlig’i ichidagi massalar haqida o’ylash kerak.Odatda u hech qanday alomat keltirmaydi va ko’pchilik erkaklarda diagnostika vaqtida moyakning qisqarishi yoki bepushtlik bo’lmaydi. Ammo sperma ishlab chiqarish va gormonlar ishlab chiqarishda buzilish mavjud bo’lib, bu intratestikulyar haroratning oshishi, moyakda toksik moddalarning to’planishi va / yoki jinsiy hujayralardagi kislorod darajasining pasayishi tufayli yuzaga keladi va bu asta-sekin o’sib boradi. Bundan tashqari, insulinga o’xshash o’sish omilining (IGF) sperma sifatiga ta’siri ko’rsatilganligi sababli, varikoselaning roli o’rganilmoqda. Bir tadqiqotda, varikosel operatsiyasidan so’ng IGF normal fertil erkaklar darajasiga ko’tarilganligi kuzatildi, shuning uchun IGF varikosel sabab bo’lgan bepushtlikda rol o’ynaydi deb taxmin qilinadi. Varikoselda yetilmagan sperma, apoptoz va o‘lik spermatozoidlarning ko‘payishi meyoz davridagi og‘ir buzilishlardan dalolat beradi va bu buzilishlar operatsiyadan so‘ng umuman yaxshilanadi.Bepushtlik tufayli o‘tkazilgan varixolektomiyadan so‘ng, og‘irligidan qat’iy nazar, sperma ko‘rsatkichlari 40-70% gacha yaxshilanadi. bemorlar va 40% bemorlarda yaxshilanish kuzatilmoqda.Homiladorlik boshqa davolanishni talab qilmasdan sodir bo’ladi. Balog’at yoshiga endigina kirganlarda varikosel aniqlansa, jarrohlik tavsiya etilishi kerak. Biroq, bu operatsiya moyak kichrayganda amalga oshiriladimi? Yoki bu odatiymi? Nima qilish kerakligi haqida konsensus yo’q. Azospermiya bilan og’rigan bemorlarda varikosel aniqlanganda, varixolektomiyadan so’ng bemorlarning 33 foizida urug’da sperma ko’rinadi, lekin bir necha oy ichida azospermiya yana rivojlanadi.Shuning uchun bunday bemorlarda spermada sperma ko’rinsa, muzlatish va saqlash kerak. Qo’shimcha ma’lumot olish uchun bosing: https://www.hakkiperk .com/tr/hizmet/detay/163/varicocele
-Tushilmagan/Ektopik moyak: Oddiy muddatda tug’ilgan erkak chaqaloqlarning 3% da uchraydigan tushmagan moyak birinchi yil oxirida 1% gacha kamayadi. Tushilmagan moyaklar yolg’iz ko’rinishi mumkin yoki bu Prune qorin sindromi kabi boshqa sindromning belgisi bo’lishi mumkin. Ushbu bemorlarda moyak jarrohlik yo’li bilan olib tashlangan taqdirda ham, bepushtlik chastotasi odatdagiga nisbatan ortadi, chunki moyakning o’zida irsiy buzilish ehtimoli mavjud. Moyak qanchalik baland bo’lsa va u skrotumdan tashqarida qancha uzoq tursa, bepushtlik xavfi shunchalik yuqori bo’ladi. Biopsiya moyaklardagi Leydig hujayralari sonining kamayganini, shuningdek sperma ishlab chiqarishning kamayishini ko’rsatadi. Agar tushmagan moyak bir tomonlama ko’rinsa ham, tug’ma nuqson ikkala moyakda ham paydo bo’lishi mumkin, shuning uchun bemorlarda sperma soni odatda kutilganidan past bo’ladi. Qo’shimcha ma’lumot olish uchun bosing: https://www.hakkiperk.com/tr/hizmet/detay/198/%C4%B0nmemi%C5%9F-Testis
-Travma: Bu bepushtlikning eng keng tarqalgan orttirilgan sababidir. Shikastlanish jismoniy bo’lishi mumkin, masalan, issiqlik shikastlanishi yoki tanadan ajralish.
-Sertoli hujayra sindromi (Faqat Sertoli hujayra sindromi yoki germinal hujayralar yo’qligi): Germinal (sperma prekursorlari) hujayralar bo’lmasa, LH va erkak gormonlari darajasi normal, FSH darajasi esa ko’tariladi. Sababi to’liq ma’lum bo’lmasa-da, bu ko’p omilli deb hisoblanadi. Bemorlarda moyak o’lchamlari kichik va normal o’lchamlarda va azospermiya mavjud. Ikkilamchi jinsiy xususiyatlar (mushaklar tuzilishi, soch o’sishi, soqol va ovoz balandligi) normaldir. Moyak biopsiyalarida seminifer naychalar faqat Sertoli hujayralari bilan qoplangan, jinsiy hujayralar ko’rinmaydi.
-Kimyoterapiya: Kimyoterapiya faol bo’linadigan hujayralarga zaharli ta’sir ko’rsatadi. Kimyoterapiya dori-darmonlari saraton hujayralari tez bo’linishiga asoslanib, tez bo’linadigan hujayralar ustida samarali bo’lganligi sababli, moyaklar jinsiy hujayralari ham tez bo’linadigan hujayralar bo’lganligi sababli, kimyoterapiya dorilaridan ta’sirlanadi. Bepushtlikka eng ko’p nojo’ya ta’sir ko’rsatadigan kimyoterapiya preparatlari siklofosfamid kabi alkilatorlar deb nomlanuvchi guruhdagi dorilardir. Masalan, Xodgkin lenfomasida kemoterapi bilan bepushtlik ehtimoli 80-100% orasida o’zgarib turadi.
-Radiatsiya terapiyasi: Leydig hujayralari jinsiy hujayralar va Sertoli hujayralariga qaraganda kamroq bo’linganligi sababli, ular radiatsiya terapiyasidan ta’sirlanmaydi. Sertoli va jinsiy hujayralar nurlanishga juda sezgir. Agar ona hujayralari radiatsiya terapiyasidan keyin omon qolsa, sperma ishlab chiqarish davolanishdan bir necha yil o’tgach boshlanadi. Biroq, radiatsiya terapiyasi xromosoma anomaliyalarini keltirib chiqarishi mumkinligi sababli, bemorlardan 2 yilgacha homiladorlikdan saqlanishlarini so’rash kerak. Radioterapiya paytida moyaklar qo’rg’oshin plitalari bilan yashiringan bo’lsa ham, erkin kislorod radikallari tufayli radiatsiyadan keyingi bepushtlik paydo bo’lishi mumkin.
-Orxit (moyak infektsiyasi): orttirilgan moyak etishmovchiligining eng ko’p uchraydigan sabablaridan biri bu virusli orxit, masalan, parotit, echovirus yoki kattalardagi B guruhi arboviruslari. Balog’at yoshida parotit bilan kasallanganlarning 25 foizida parotit orxiti rivojlanadi, ularning 1/3 qismida ikki tomonlama, 2/3 qismida bir tomonlama. Parotitda orxit parotid bezining infektsiyasidan bir necha kun o’tgach boshlanadi va moyakdagi infektsiya parotid bezidan oldin boshlanishi mumkin. Virus seminifer naychalarga to’g’ridan-to’g’ri zarar etkazishi mumkin bo’lsa-da, moyakni o’rab turgan qattiq va moslashuvchan bo’lmagan to’qimalarda moyak to’qimalarining haddan tashqari shishishi va siqilishiga olib kelishi mumkin va natijada qon aylanishining buzilishi moyakga zarar etkazishi mumkin. Tiklanish davridan keyin moyak normal holatga qaytishi yoki qisqarishi mumkin. Siqilish darajasi infektsiyaning og’irligiga bog’liq emas va 1-6 oy ichida kuzatiladi. Bir tomonlama parotit orxitidan keyin 75% bemorlarda tug’ilish darajasi saqlanib qolgan bo’lsa, ikki tomonlama parotit orxitida tug’ilish darajasi 33% gacha kamayadi.
-Odamning beta-defensin buzilishi: epididimdan ajralib chiqadigan beta-defensin oqsili spermatozoidlarning yetilishida muhim rol o’ynaydi va uning etishmovchiligida spermatozoidlarning ayol tuxum devoriga kirib borish qobiliyati pasayadi. Insonning beta defensin 1 (HBD1) maxsus kichik turi butun tana epiteliy hujayralarida mavjud bo’lib, viruslar, bakteriyalar va zamburug’larga qarshi profilaktika vazifasini bajaradi.HBD1 urug’ suyuqligi va urug’lik sperma hujayralarida, ayniqsa boshning pastki qismlarida topiladi. va o’rta qismi. Spermatozoidlarning harakatchanligi pasaygan bemorlarda va spermada leykotsit hujayralari ko’p bo’lgan bemorlarda HMD1 ishlab chiqarilishi kamaydi. Tadqiqotda, davolanishdan keyin antibakterial faollik oshdi, sperma sifati oshdi va sperma harakati past bo’lgan bemorlarda va tashqaridan rekombinant HBD1 berilgan urug’da leykotsitlari bo’lgan bemorlarda beta-defensinning bepushtlikka yondashuvdagi ahamiyati aniqlandi.
-Boshqa sabablar: Moyak yetishmovchiligining boshqa sabablari;Granulomatoz kasalliklarda moyak ishtiroki,masalan,moyak va sarkoidozda.Oʻroqsimon hujayrali anemiya ham moyak ichidagi oʻroqsimon va qon aylanishining buzilishiga olib keladi.Alkogol, sigaret, kofein va marixuanani haddan tashqari koʻp isteʼmol qilish sabab boʻladi. moyak etishmovchiligi.Bularning barchasi moyak etishmovchiligini keltirib chiqaradi.Ammo, bepusht erkaklarning 25% da sababni aniqlash mumkin emas.
c-moyakdan keyingi sabablar:
Bepushtlikning posttestikulyar sabablari tubal tizimlar ichida spermatozoidlarni uzatish jarayonida buzilishlarni o’z ichiga oladi va tug’ma yoki orttirilgan bo’lishi mumkin. Spermatozoidlarni o’tkazish yo’llarining obstruktsiyasi bepusht bemorlarning 7 foizida kuzatiladi va bepushtlikning davolash mumkin bo’lgan sabablaridan biridir. Moyakdan keyingi bepushtlikning sabablari orasida spermatozoidlarning bachadon bo’yni shilliq qavatidan o’tolmasligi yoki tizimli buzilishlar kiradi.
Tubal tizimda tug’ma blokirovka: homiladorlik paytida onaga dietilstilbestrol ta’siri bolalarda sperma o’tkazish yo’llarida tiqilib qolishga olib keldi. Mintaqaviy vas deferens rivojlanishining kechikishi tomirlar bo’ylab kamida ikkita joyda rivojlanmaydigan hududlarning mavjudligi sifatida aniqlanadi.
Kistik fibroz: Bu kavkazlarda eng ko’p uchraydigan genetik kasallikdir. Kistik fibrozli deyarli barcha bemorlarda vas deferensning ikki tomonlama tug’ma yo’qligi mavjud. Ushbu bemorlarda siydik tizimining boshqa konjenital anomaliyalari ham tez-tez uchraydi. Ushbu bemorlar genetik skrining testlaridan so’ng yordamchi reproduktiv texnikaga nomzodlardir.
Tubal tizimda orttirilgan blokirovka: Spermatozoidlarni uzatish uchun zarur bo’lgan naychalar xlamidiya, gonoreya, sil va chechak kabi infektsiyalar tufayli bloklanishi mumkin. Young sindromi – bu epididimda ortiqcha qorong’u sekretsiyalar tufayli obstruktsiya paydo bo’ladigan kasallik. Travma, oldingi sperma olish usullari va kasık sohasidagi jarrohlik muolajalardan so’ng, spermatozoidlarni olib yuradigan kanallarda tiqilib qolishi mumkin. Eyakulyatsiya yo’llari kichik toshlar yoki sperma yo’llari prostata kistalari bosimi bilan tiqilib qolishi mumkin. Vazektomiya, gidroselektomiya (5-6%), spermatoselektomiya (chastotasi 17% ga etadi) operatsiyalari epididimisning shikastlanishiga va obstruktsiyasiga olib kelishi mumkin.
Antisperm antikorlari: Antisperm antikorlari spermatozoidlarga bog’lanib, sperma harakatini buzadi va ularning birikishiga olib keladi. Shunday qilib, ayol jinsiy kanallari orqali rivojlana olmaydigan sperma hujayralari ayol tuxumiga etib bormaydi.
Qamchilash kasalliklari: Harakatsiz qamchilash sindromi (harakatsiz siliya sindromi), bu spermatozoidlarning harakatlanishini ta’minlaydigan flagellalarda harakatning etishmasligi, yolg’iz yoki Kartagener sindromi bilan birga kuzatilishi mumkin bo’lgan kasallik bo’lib, u teskari joylashuvi bilan birga keladi. organlar. Nafas olish tizimi hujayralarida bo’lishi kerak bo’lgan kiprikchalar va sperma flagellalari harakatsiz bo’lib qoladi va bemorlar bepushtlik bilan birga sinusit, bronxoektatik va nafas olish tizimi infektsiyalarini boshdan kechiradilar.
Eyakulyatsiya kanalining obstruktsiyasi: Eyakulyatsiya kanalining qisman yoki to’liq obstruktsiyasi erkaklarning bepushtlik holatlarining 1-5% ga sabab bo’ladi. Tekshiruvda ikki tomonlama vas deferens seziladi, ammo bemorlarda eyakulyatsiya miqdori past bo’ladi va bemorlar og’riqli eyakulyatsiyadan shikoyat qilishlari mumkin. Sabablari orasida o’rta chiziqqa yaqin yoki prostata tashqarisida kistalar, eyakulyatsiya yo’lining oxiridagi kalsifikatsiya yoki toshlar, infektsiyalar va jarrohlik aralashuv kiradi. Kattalashgan seminal pufakchalarni transrektal ultratovush tekshiruvida ko’rish mumkin, garchi hamma hollarda bo’lmasa ham. Tashxis qo’yish uchun TRUS rahbarligida yoki rentgenografiya ostida seminal vazikuldan olingan suyuqlikdan spermani mikroskopik tekshirish talab qilinadi. Bepushtlik bilan kasallangan azospermik bemorda TRUS prostata ichida o’rta kistani va urug’ pufakchalarining kattalashishini aniqladi.
Eyakulyatsiya buzilishi: Eyakulyatsiya (aneyakulyatsiya) bo’lmasligi yoki eyakulyatsiya paytida siydik pufagi tomon orqaga ketadigan eyakulyatsiya (retrograd eyakulyatsiya), siydik pufagi bo’ynining ochiqligi (masalan, prostata bezining oldingi operatsiyalari) va eyakulyatsiya paytida yopilmasligi kabi sabablarga ko’ra yuzaga keladi. Sabablari: Diabetik neyropatiya, Quviq bo’yni operatsiyalari, Retroperitoneal limfa tugunlari jarrohligi, Prostata bezining transuretral operatsiyasi (TUR-P), Yo’g’on ichak va to’g’ri ichak operatsiyalari, Ko’p skleroz kasalligi, Orqa miya iligi shikastlanishi, Quviqning ochilishiga olib keladigan alfa-antagonistlar deb ataladigan dorilar bo’yin, Eyakulyatsiya yo’qligi yoki Retrograd eyakulyatsiya quyidagi holatlarda e’tiborga olinishi kerak: Yuqorida aytib o’tilgan giyohvand moddalarni iste’mol qilish yoki jarrohlik muolajalari, Eyakulyatsiya hajmining pastligi, Eyakulyatsiyadan keyin olingan siydikning yuqori kattalashishi va har bir mikroskop maydonida 10-15 spermatozoidalar.
4- Erkaklar bepushtligida laboratoriya tekshiruvlari
a-sperma tahlili (spermogramma):
Sperma tahlili erkaklarning bepushtligini baholashda ajralmas testdir. Bemorning tekshiruvdan oldin 2-3 kun jinsiy aloqadan voz kechishi olinadigan egarning sifatini oshiradi. Jinsiy aloqasiz sperma miqdori har kuni 0,4 ml ga ko’paysa, 7 kunlik abstinent sperma konsentratsiyasini 10-15 million sperma / ml ga ko’payishiga olib keladi.Sperma namunasini 1 soat ichida tahlil qilish kerak va sperma tahlilini 2-3 marta o’tkazish kerak. kamida 2-3 kunlik interval bilan. Sperma miqdori, sperma zichligi, sifati, harakatlari va normal ko’rinishdagi sperma tezligi kabi ko’plab parametrlarni o’rganish kerak. Faqatgina test tug’ilish qobiliyatini ko’rsatmaydi. Jahon sog’liqni saqlash tashkiloti (VOZ) 2010 yilda sperma testlarida normal chegaralarning pastki va yuqori chegaralarini aniqladi. Oddiylikning pastki chegarasi 5-sentilga to’g’ri keladi, lekin unumdorlik / bepushtlik chegarasi uchun chegara qiymatiga ega emas.
Hajmi: Oddiy eyakulyatsiya hajmi 1,5-5 ml orasida. JSST ma’lumotlariga ko’ra, normaning pastki chegarasi 1,5 ml ni tashkil qiladi. hisoblanadi. Retrograd eyakulyatsiyasi bo’lgan bemorlarda, qon tomirlari yoki urug’ pufakchalari tug’ma bo’lmagan bemorlarda, sperma o’tkazuvchanlik kanallarida to’siq bo’lgan nevrologik holatlarda, gipogonadizm yoki simpatik reaktsiyaning yomonligida sperma miqdori kamayadi. Haddan tashqari hajm ko’pincha siydik namunasi bilan aralashishi natijasida yuzaga keladi.
Sperma sifati: Sperma dastlab laxtalangan bo’lsa, porostat tomonidan ajratilgan va urug’ga qo’shiladigan fermentlar yordamida 5-25 daqiqada suyultiriladi. Bu vaqtda spermani tomchilab yuborish mumkin. Birinchi bo’shatilganda pıhtı shaklida bo’lgan sperma eyakulyatsiya kanalining obstruktsiyasini yoki urug’ pufakchalarining tug’ma yo’qligini ko’rsatishi kerak. Suyuqlanmaydigan sperma testdan oldin jinsiy aloqada bo’lishi mumkin.
Sperma zichligi: Oddiy sperma zichligi (konsentratsiyasi) ml uchun 20 milliondan ortiq bo’lishi kerak, sperma zichligi uchun JSST tomonidan 2010 yilda belgilangan pastki chegara (5-persentil) ml uchun. 15 million, spermatozoidlarning umumiy soni esa 50-60 milliondan ortiq. Sperma zichligi millilitrda 20 milliondan kam bo’lsa oligospermiya, 5 milliondan kam bo’lsa og’ir oligospermiya deyiladi. Azospermiya – spermada spermatozoidlarning yo’qligi. Azospermiya tashxisini tasdiqlash uchun barcha urug’larni santrifüj qilish va yorug’lik mikroskopida sperma borligini tekshirish kerak. Azospermiya bilan og’rigan bemorlarda siydikda sperma mavjudligini eyakulyatsiyadan keyingi siydik sinovi bilan baholash kerak.
Spermatozoidlarning harakatchanligi: mikroskop ostida qamchi harakati bilan sperma ulushini baholash. Oddiy harakatchanlik – spermatozoidlarning 60% normal harakatlanishi. JSST ma’lumotlariga ko’ra, pastki chegara, 5-persentil 40% ni tashkil qiladi. 0 daraja harakatsiz, 1 daraja sust harakat, 2 daraja sekin va chiziqli bo’lmagan harakat, 3 daraja vertikal yo’nalishdagi harakat va 4 daraja tez chiziqli harakat. Kambag’al sperma darajasi bo’lgan bemorlar piyospermiya (spermada leykotsitlar sonining ko’pligi), antisperm antikorlari, varikosel, spermatozoidlarning strukturaviy buzilishi yoki sperma yo’llarining qisman tiqilib qolishi haqida o’ylashlari kerak.
Sperma morfologiyasi: bosh, akrozoma, o’rta qism va dum qismi Papanikolau dog’iga bo’yalgandan so’ng, ular Fas kontrastli mikroskop bilan tekshirilishi kerak. Morfologiyani baholash uchun kamida 200 ta spermani tekshirish kerak. Oddiy spermatozoidlarning bir oz oval boshi uzunligi 3-5 mikrometr va kengligi 2-3 mikrometrga teng. Spermatozoidlarning 60% dan ko’prog’i normal bo’lishi kerak, va etuk bo’lmagan sperma darajasi 2-3% dan oshmasligi kerak. Pishmagan spermatozoidlarning ichki qismida o’rta qismga tomon tomchilar bor.Normal shakldagi sperma 30% dan kam bo’lishi teratospermiya deb ataladi.JSST tomonidan 2010 yilda belgilangan pastki chegara (5-persentil) 4% ni tashkil qiladi. Anormal sperma boshlari konussimon, kichik, yirik, shaklsiz yoki shpindelsimon bo’lishi mumkin.Boshning 40-70%i akrozoma bo’lishi, o’rta va dum qismida anomaliya bo’lmasligi kerak. Haddan tashqari issiqlik, radiatsiya ta’siri yoki infektsiyani etuk bo’lmagan sperma ulushi yuqori bo’lgan bemorlarda tekshirish kerak.
Laboratoriyalarda sperma morfologiyasini baholashda standartlashtirishni ta’minlash uchun 1986 yilda Kruger tomonidan qat’iy mezonlar aniqlangan. Ushbu mezonlardan foydalangan holda, morfologiyadagi 14% chegarasi in vitro urug’lantirishda (IVF) eng yaxshi muvaffaqiyatni ta’minlaganligi aniqlandi. Oddiy morfologiya darajasi 14% dan past bo’lgan bemorlarda IVF muvaffaqiyat darajasi pasayadi.
INFEKTSION: oq qon hujayralari bo’lgan leykotsitlar infektsiya va yallig’lanish holatlarida spermada ko’rinadi. Jinsiy hujayralar ham, oq qon hujayralari ham mikroskopik baholashda yumaloq ko’rinadiganligi sababli, har bir yuqori kattalashtirish mikroskop maydonida 5-10 dumaloq hujayralar mavjud bo’lsa, bu ikki turni ajratish uchun immunohistokimyoviy bo’yash kerak.
b-Boshqa imtihonlar:
Urug’dagi sink, limon kislotasi, kislota fosfataza va alfa glikozidaza darajasini moyak etishmovchiligi yoki sperma kanallarida tiqilib qolishdan shubha qilinganida tahlil qilish mumkin.
Antisperm antikorlari testlari: qon-moyak to’sig’i tufayli spermadagi antijenik tuzilmalar tana tomonidan aniqlanmaydi. Agar qon-moyak to’sig’i infektsiya, vazektomiya, moyakning buralishi, tushmagan moyaklar yoki travma tufayli buzilgan bo’lsa, antisperm antikorlari paydo bo’lishi mumkin. Antikorlar bilan qoplangan sperma bachadon bo’yni shilliq qavatidan o’tolmaydi va ayol tuxum membranasiga bog’lana olmaydi. Spermatozoidga qarshi antikorlarning mavjudligiga shubha qilish kerak, agar sperma tahlili urug’ning to’planishi, to’planishi yoki noaniq harakatsizlik aniqlansa.Vazektomiyadan so’ng antisperm antikorlari bemorlarning 60 foizida kuzatilgan bo’lsa-da, uning klinik ahamiyati hali to’liq ma’lum emas. Antisperm antikorlari vas deferensning tug’ma ikki tomonlama yo’qligi bo’lgan bemorlarning 35% da topiladi. Qon yoki spermada antisperm antikorlarining mavjudligi ularning spermatozoidlarda mavjudligi kabi muhim emas.Antisperm antikorlarini aniqlash uchun radioimmunoassay va Elishay usullaridan foydalanish mumkin bo’lsa-da, eng aniqi immunobead testidir. 15-20% dan ortiq bog’lanish mavjud bo’lsa, test ijobiy hisoblanadi. Antisperm antikorlari ta’sirida to’p hosil qiluvchi spermatozoidlar: a) boshdan-boshga, b) dumdan-dumga, v) dumdan boshga sperma to’dalari.
Gormonal testlar: Gormonal sabablar 37% dan kam chastotali bepushtlikning asosiy sababi sifatida qaraladi. Birinchi bosqichda tekshiriladigan gormonlar FSH, LH, erkak gormoni va prolaktindir.
Ko’rsatish usullari:
-Transrektal ultratovush tekshiruvi (TRUS): Eyakulyatsiya yo’lining to’liq yoki qisman obstruktsiyasiga shubha tug’ilganda va tug’ilishda seminal pufakchalar mavjudligini baholash uchun TRUS o’tkazilishi kerak. Seminal pufakning kengligi 15 mm. dan katta bo’lsa, seminal pufakning kattalashishi hisoblanadi.
Skrotal ultratovush tekshiruvi (USG): U moyaklar, epididimis va spermatozoidlarni anatomik baholash uchun ishlatiladi. U moyaklar hajmini baholash va varikosel mavjudligini baholashda muhim ma’lumotlarni taqdim etadi. Ultratovush tekshiruvida bepusht erkaklarning 38 foizida anomaliyalar aniqlanadi (ularning 30 foizi varikosel va 0,5 foizi moyaklar saratoni). Bepusht erkaklarda moyak saratoni bilan kasallanish 200 tadan 1 tani tashkil etsa, oddiy aholida 20 mingdan 1 tani tashkil qiladi. Shu sababli, barcha bepusht erkaklarga moyak ultratovush tekshiruvini tavsiya qiladiganlar bor. Varikosel rangli Doppler USG yordamida aniqlanadi. Valsalva manevralari bilan qorin bo’shlig’i bosimi ortadi va spermatik tomirlarning diametri 3 mm ga oshadi. Agar u 100 ml dan ortiq bo’lsa, u varikosel hisoblanadi. Tekshiruv davomida aniqlab bo’lmaydigan varikotsele faqat Doppler USGda aniqlanadi va subklinik deb hisoblanadi, uni davolash kerakmi yoki yo’qmi, degan fikrda har xil fikrlar mavjud.
-Vazografiya: Spermatozoid kanallarining ochiq yoki ochiq emasligini aniqlash uchun ishlatiladi.Moyak biopsiyasida yetarli miqdorda etuk spermatidlar aniqlangan azoospermik bemorlarda obstruktsiya darajasini aniqlash uchun ishlatiladi. Tavsiya qilinishi mumkin bo’lgan boshqa holatlar – moyak biopsiyasida normal natijalarga qaramay, og’ir oligoospermiya, antisperm antikorlari mavjudligi va sperma konsistensiyasining pasayishi. Bu moyak biopsiyasi paytida (biopsiyada normal topilmalar mavjudligi tushunilgandan keyin) yoki teri orqali amalga oshirilishi mumkin. Film olingandan so’ng, sperma kanallarida uzluksizlik vazovasostomiya yoki vazoepididimostomiya bilan ta’minlanadi.
Boshqa testlar
-Postkoital test: Spermaning konsistensiyasi ortganda, sperma zichligi yaxshi bo’lsa, urug’ miqdori ko’paygan yoki kamaygan, sababsiz bepushtlik holatlarida o’tkazish tavsiya etiladi.U ayolning o’rtasida jinsiy aloqadan keyin bachadon bo’yni shilliq qavatida sperma hujayralarini qidirishdir. ovulyatsiya tsikli. Umuman olganda, mikroskopning har bir maydonida 1020 ta sperma hujayralari ko’rinadi. Anormal poskoital test natijalari antisperm antikorlari, spermatozoidlarning tarkibiy anomaliyalari, gormonal kasalliklar, erkak yoki ayol jinsiy a’zolarining infektsiyalari, yomon sperma sifati, bachadon bo’yni shilliq qavati yoki erkak jinsiy disfunktsiyasi mavjudligida kuzatiladi. G’ayritabiiy natijalar bepusht to’siqlarning 10 foizida kuzatiladi. Agar test normal bo’lsa, sperma funktsiyalari va ayol tuxumiga yopishishi normal hisoblanadi.
-Sperma funktsiyasi testlari: Birlamchi sperma kasalliklaridan shubha qilinganda yoki bepushtlikning sababini boshqa testlar bilan aniqlash mumkin bo’lmaganda, agar muhim sperma buzilishi bo’lsa, uni funktsiya testlari bilan aniqlash mumkin. Ushbu testlar spermatozoidlarning sig’imini (spermatozoidlarning funktsional etukligi ayol jinsiy tizimidagi harakat paytida ayol sekretsiyasi bilan uchrashganda spermada sodir bo’ladigan hodisalarni belgilaydi), ularning ayol tuxumiga ulanishi yoki tuxum membranasiga kirish qobiliyatini o’lchaydi. Kapasitatsiyani baholashda spermatozoidlarning etukligi baholanadi. Kapasitatsiyadan keyin sperma harakati kuchayadi. In vitro urug’lantirish (IVF) va intrasitoplazmatik in’ektsiya (ICSI) bo’yicha sig’imsiz spermatozoidlar past muvaffaqiyatga ega deb hisoblanadi.Akrosoma rezektsiyalarini baholash uchun testda gialuronidaza va akrozomaning oldingi 2/3 qismini tashkil etuvchi boshqa fermentlar. sperma boshi, zona pellucida deb ataladigan tuxum membranasi hududini eritish uchun baholanadi. Spermatozoidlar ayol tuxumiga biriktirilgandan so’ng, tuxum membranasi uning tarkibini bo’shatish uchun akrozomani rag’batlantiradi, bu reaktsiya o’z-o’zidan sodir bo’ladi. Mikroskopik ko’rishda sperma akrozomani ogohlantiruvchi moddalar qo’shilgan muhitda sig’imdan o’tadi va bu jarayon 3 soat davom etadi. Rag’batlantirilganda akrozoma reaktsiyasining rivojlanishi spermatozoidlarning 15-40% da kuzatiladi va bu ko’rsatkich bepusht erkaklarda past bo’ladi. Sinov natijalari IVF muvaffaqiyatini aniqlaydi; agar test natijalari anormal bo’lsa, bemorlarga IVF emas, balki ICSI taklif qilinishi kerak.
-Spermatozoidlarning kirib borishini baholash: Bu 1976 yilda aniqlangan test bo’lib, sperma sig’imini, akrozoma reaktsiyasini va ayol tuxum membranasiga ulanish qobiliyatini o’lchaydi. O’zaro urug’lantirish turlari ko’pincha zona pellicuda tomonidan oldini oladi. Shuning uchun hamster tuxumining zona pellicudasi tozalangandan so’ng, muhitga odam sperma qo’shiladi va tuxumga kirishi mumkin bo’lgan sperma soni o’lchanadi. Har bir tuxumga 5 dan ortiq sperma kirsa, bu normal hisoblanadi. Spermatozoidlarning kirib borishini baholash natijalari yomon bo’lgan bemorlarga to’g’ridan-to’g’ri ICSI tavsiya etilishi kerak.
-Past osmotik suzish testi: Sizning harakatsiz spermangiz tirikmi yoki o’likmi? Bu aniqlanishi mumkin bo’lgan test. Oddiy sperma past osmotik bosimli muhitda kerakli o’zgarishlarni amalga oshirishi mumkin bo’lsa-da, o’lik sperma buni qila olmaydi. Suyultirilgan suyuqlikka qo’shilgan sperma hujayralari mikroskop ostida baholanadi. Bunday muhitda tirik spermatozoidlar shishiradi va spermatozoidlarning egriligi kuchayadi. U ICSI paytida jonli spermani, hatto ular harakatsiz bo’lsa ham, ajratish uchun ishlatiladi.
Inhibin B: akrozoma uchun sperma tomonidan ishlab chiqariladi. Uning ko’tarilgan darajasi yoki akrosomal fermentlarni tozalamaslik sperma o’zini yo’q qilishga olib keladi. Inhibin B darajasining oshishi sperma kanallarida tiqilib qolish yoki seminifer naychalardagi anormalliklarni ko’rsatadi.
-Hayotiy bo’yoqlar: Eozin Y va Tripan ko’k kabi tirik hujayralarga qo’llanilishi mumkin bo’lgan bo’yoqlar yordamida spermatozoidlarning tirik yoki yo’qligi va sperma membranasi buzilmaganligini baholash mumkin. Tirik sperma qo’llaniladigan bo’yoqlardan o’zini tozalashi mumkin bo’lsa-da, o’lik sperma buni qila olmaydi. Bu spermatozoidlar soni juda kam bo’lgan va harakatchan sperma mavjud bo’lmagan hollarda jonli spermani ajratish uchun kamdan-kam qo’llaniladigan testlardir. Jarayon natijasida barcha sperma nobud bo’lganligi sababli, testlardan klinik foydalanish tavsiya etilmaydi.
5- Bepushtlikda qo’llaniladigan protseduralar
Moyak biopsiyasi: Azospermik erkaklarda moyak o’lchamlari va gormon testlari normal bo’lsa, sperma yo’llarida tiqilib qolgan yoki noma’lum sabablarga ko’ra bepushtlikda bo’lganligini aniqlash va sperma olish uchun moyak biopsiyasi amalga oshiriladi. Noaniq qo’llanilishining boshqa sabablari – og’ir oligospermiyada, agar qisman obstruktsiyaga shubha bo’lsa, moyak etishmovchiligi bo’lgan bemorlarda gonadotropin bilan davolanishga javobni baholashda va IVF yoki ICSIdan o’tadigan azoospermik bemorlarda sperma topishda foydalanish.
Umumiy, o’murtqa yoki lokal behushlik bilan ochiq yoki teri orqali amalga oshirilishi mumkin. Uni ochiq bajarish aniqroq natijalar beradi; spermatozoidlarning mavjudligi yoki yo’qligini aniqlash uchun uni bir nechta mintaqalarda bajarish kerak. Agar aniqlangan spermatozoidlarni steril muhitda baholash mumkin bo’lsa, ularni muzlatish mumkin.Ayniqsa, Sertoli hujayra sindromida sog’lom seminifer naychalari bo’lgan to’qimalardan namunalar olish uchun mikroskop ostida tekshirish tavsiya etiladi. Muhim nojo’ya ta’sirlar orasida og’riq, qon ketish va epididimisning tasodifiy biopsiyasi mavjud bo’lib, bu noto’g’ri natijalarga olib kelishi va protsedura tufayli ikkilamchi obstruktsiyaga olib kelishi mumkin. Ikki moyakdan olingan biopsiyalarda ikkita moyak o’rtasida 40% gacha farq bo’lishi mumkinligi sababli, ikki tomonlama biopsiya tavsiya etilishi mumkin. Qabul qilingan to’qimalarda sperma mavjud bo’lsa, ular muzlatilishi va kelajakda IVF paytida foydalanish uchun saqlanishi kerak.
Biopsiya natijalari: Moyakgacha bo’lgan sabablarga ko’ra bepusht bo’lgan bemorlarning biopsiyalarida gonadotropinlarning stimulyatsiyasi yo’qligi sababli hujayralar kichrayganligini ko’rsatadi.Pubertetgacha bo’lgan gipogonadizm mayda pishmagan seminifer naychalarni keltirib chiqaradi. Balog’at yoshidan keyin rivojlanadigan gipogonadizmda jinsiy hujayralar kam yoki yo’q, seminifer naychalarda sezilarli darajada yomonlashishi va naycha devorining qalinlashishi kuzatiladi. Birlamchi moyak etishmovchiligida biopsiyada turli xil anomaliyalar kuzatiladi; seminifer naychalar normal o’lchamda, Leydig va Sertoli hujayralari soni normal, kamolotning to’xtatilishi kuzatiladi, bu naycha devorining normal bo’lishi bilan namoyon bo’ladi. Jinsiy hujayralarning etukligi har qanday darajada to’xtatilishi mumkin. Spermatozoid ishlab chiqarish kamaygan bemorlarda jinsiy hujayralar tomonidan hosil bo’lgan germinal qatlam ingichka bo’lib, jinsiy hujayralar soni kamayadi. Sertoli hujayra sindromida faqat jinsiy hujayralar yo’q, urug’li naychalarda jinsiy hujayralar ko’rinmaydi, faqat Sertoli hujayralari mavjud.
Klaynfelter sindromida spermatogoniya va jinsiy hujayralar soni kamayadi, Sertoli hujayralari qisqaradi, Leydig hujayralari ko’payadi, seminifer naychalarda deformatsiyalar mavjud. Tushilmagan moyaklar biopsiyasida mayda seminifer naychalar va turli o’lchamdagi spermatozoidlar ko’rinadi. Moyakdan keyingi bepushtlik holatlarida naycha diametrining oshishi va Sertoli hujayralari va spermatidlar sonining kamayishi kuzatiladi.
DAVOLASH
1-Endokrin kasalliklarda: Gipogonadotropik gipogonadizmi bo’lgan ba’zi bemorlar GnRH yoki etishmayotgan gonadotropinlar bilan davolanadi. Oddiy gipofiz funktsiyasi bo’lgan bemorlarga GnRH teng oraliqda va to’satdan berilishi kerak. Gipotalamusda ham, gipofizda ham buzilish mavjud bo’lsa, gonadotropinlar (FSH, LH) berilishi kerak.
LH analogi (shunga o’xshash) inson xorionik gonadotropini (hCG) Leydig hujayralarini rag’batlantirish uchun yolg’iz yoki insonning menopauza gonadotropini (hMG) bilan birgalikda ishlatilishi mumkin. hCG biologik jihatdan LH ga o’xshaydi va LH dan uzoqroq va arzonroqdir. hMG tarkibida tozalangan FSH va LH mavjud. Agar hMG yoki FSH hCG bilan birgalikda qo’llanilsa, spermatogenez uchun zarur bo’lgan erkak gormonlari darajasini oshirish uchun birinchi navbatda hCG qo’llanilishi kerak. Faqatgina FSH sperma ishlab chiqarishga ta’sir qilmaydi, ammo yaqinda qarama-qarshi fikrlar mavjud.
Estrogen regulyatorlari ham ishlatilishi mumkin. Anastrazol kabi aromataza inhibitörleri erkak gormonining estrogenga aylanishini oldini oladi, shuning uchun qondagi erkak gormoni darajasini oshiradi. Ayniqsa, erkak gormoni: estrogen nisbati buzilgan bemorlarda sperma ko’rsatkichlarining yaxshilanishini ta’minlaydi.
Klomifen sitrat zaif estrogen retseptorlari antagonisti bo’lib, estrogenlarning oldingi gipofizga bostiruvchi salbiy teskari aloqa ta’sirini oldini oladi va LH va FSH ko’payishiga olib keladi. Bu erkak gormonlarini ishlab chiqarishni oshiradi va sperma ishlab chiqarishni kuchaytiradi. Klomifen sitrat gipogonadotropik gipogonadizmi bo’lgan bemorlarda sperma parametrlarini yaxshilaydi. Tamoksifen boshqa estrogen retseptorlari blokeri bo’lib, uni klomifen bilan birgalikda qo’llash sperma zichligini, harakatchanligini va noaniq sabablarga ko’ra bepushtlikda homiladorlik darajasini oshiradi. Tug’ma buyrak usti giperplaziyasi (buyrak usti bezida ferment etishmovchiligi tufayli kattalashishi) bo’lgan bemorlar buyrak usti bezi gormonlari bilan davolanishga javob bersa, faqat erkak gormoni etishmovchiligi bo’lgan bemorlar erkak gormonlarini davolashga javob beradi.Tashqi erkak gormoni qo’llanilishi intratestikulyar erkak gormoni ishlab chiqarishni bostiradi, shuning uchun buyrak usti bezi gormoni ishlab chiqarishni kamaytiradi. Sertoli hujayra funktsiyalari va spermatozoidlarni ishlab chiqarish.Yuqori prolaktin darajasi.Bunday kasallikka chalingan bemorlar bromokriptin va kabergolin kabi dopamin antagonistlari bilan davolanadi.
2-Antisperm antikorlari: Antisperm antikorlari darajasi 1:32 dan yuqori bo’lgan bemorlar 3-6 oy davomida davriy ravishda steroidlarni qo’llash orqali ko’rsatiladigan immunosupressiv davolanishga javob beradi. Bemorlarga steroid dorilarning mumkin bo’lgan nojo’ya ta’sirlari, masalan, femur boshi nekrozi, vazn yo’qotishi va dori-darmonlarni qabul qilgan Kushing sindromi haqida ma’lumot berish kerak.
3-Retrograd eyakulyatsiya: imipramin yoki psevdoefedrin kabi alfa simpatomimetik dorilar siydik pufagi bo’yinining yopilishini ta’minlash orqali normal eyakulyatsiyaga yordam beradi. Biroq, bu dorilarning foydalari siydik pufagi bo’yni jarrohligi kabi doimiy kasalliklarda cheklangan. Boshqa yondashuv sifatida, eyakulyatsiyadan keyingi siydik kateter orqali yoki siyish paytida to’planishi va yordamchi reproduktiv usullarda qo’llanilishi mumkin. Ushbu muolajadan oldin siydik kislotaliligini bikarbonat bilan tuzatish kerak.Yaqinda bunday bemorlarda siydik pufagi bo’yniga kollagen kiritilishi bo’yicha muvaffaqiyatli tadqiqotlar o’tkazildi.
4-Urug’ni qayta ishlash : urug’ning sifati yoki soni etarli bo’lmagan bemorlarda urug’ suyuqligini yuvish, sperma zichligini oshirish va sun’iy urug’lantirish jarayoni (sun’iy urug’lantirish, kateter yordamida shprits bilan bachadonga urug’lik suyuqligini yuborish) . Agar sperma zichligi oshgan bo’lsa, jinsiy aloqadan oldin qinni tuzli eritmalar bilan yuvish yoki spermani kimotripsin bilan davolash tavsiya etilishi mumkin.
5-Hayot tarzi: Bemorlarga, agar ular ishlatsa, chekish va marixuana kabi zararli moddalar va muhitlardan uzoqroq turish tavsiya qilinishi kerak.
6-Vitamin va oziq-ovqat qo’shimchalari: 114 erkakka 26 hafta davomida har kuni 200 mg Q10 koenzimini berish orqali o’tkazilgan tadqiqotda Coenzimni qabul qilgan bemorlarda sperma konsentratsiyasi, harakatchanligi va morfologiyasida sezilarli yaxshilanishlar kuzatildi va sperma parametrlari kuzatildi. preparatni to’xtatgandan keyin bir muncha vaqt o’tmishga qaytdi.
7-JARRURIK DAVOLALAR:
Varikoselektomiya: bir-biridan afzallik va kamchiliklarga ega bo’lgan ko’plab operatsiya usullari topilgan. Mikroskopik usul eng muvaffaqiyatli usul hisoblanadi, chunki u lokal behushlik ostida bajarilishi mumkin va spermatik arteriya himoyalanishi mumkin. Muvaffaqiyatli varikotselektomiyadan so’ng, bemorlarning 60-70 foizida sperma parametrlarining yaxshilanishi kuzatiladi, jarrohlik aralashuv moyakdagi varikosel tufayli kelib chiqqan zararning rivojlanishini oldini oladi va Leydig hujayralarining funktsiyalarini yaxshilaydi. Operatsiyadan oldin muvaffaqiyatni belgilovchi omillar: bemorning yoshi, yuqori spermatozoidlar soni, yuqori bosqichdagi varikosel, operatsiyadan oldin yuqori erkak gormoni va past FSH darajasi.Operatsiyadan keyin tomirlarning keng qolishi jarrohlik davolashning etarli emasligini ko’rsatmaydi. uzoq vaqt davomida keng qoladi. Semen tahlillari operatsiyadan keyingi 3-oydan boshlab sperma parametrlarining yaxshilanishini ko’rsatishi mumkin. Tadqiqotlar subinguinal mikroskopik varikoselektomiyaning ustunligini ko’rsatdi. Mikroskopik subinguinal varikotselektomiya 145 bemorda kamida bitta sperma parametrining buzilishi tufayli varikotsele tekshiruvida palpatsiya qilingan hollarda (sperma konsentratsiyasi 20 million/ml dan kam, oldinga siljish 50% dan kam yoki spora normal darajasi 30% dan kam) Homiladorlik darajasi birinchi yilda 32,9% bo’lsa, nazorat guruhida 13,9%. Barcha bemorlarda sperma parametrlarida sezilarli yaxshilanishlar kuzatildi. Subinfuinal mikroskopik varikoselektomiya ham eng past takrorlanish darajasi, eng yuqori homiladorlik darajasi va operatsiyadan keyingi minimal yon ta’sirga ega ekanligi aniqlandi.
Vazovasostomiya va vazoepididimostomiya: Ushbu operatsiya usullari tug’ma yoki orttirilgan epididim yoki vas deferens obstruktsiyasi bo’lgan bemorlarda qo’llaniladi. Bemorda bu operatsiyalardan oldin FSH gormonining yuqori bo’lishi bu operatsiyalardan keyin homiladorlik uchun yordamchi reproduktiv usullardan foydalanish kerakligini ko’rsatadi.Skrotum jarrohlik yo’li bilan ochilgandan so’ng, vas deferens ochiladi.Agar ikkinchi uchiga 10 ml steril suyuqlik berilsa. kanalning hech qanday qarshilikka duch kelmasligi, kanal ochiq deb hisoblanadi. Boshqa usul sifatida, radiokontrastli suyuqlik yuborilishi va rentgenogramma olinishi yoki metilen ko’k kabi rangli bo’yoq kiritilishi va uning siydik yo’liga etib borishini aniqlash mumkin. Jarayondan so’ng vas deferensning uzluksizligi uchun vazovazostomiya deb ataladigan uchidan uchiga qayta biriktirish operatsiyasi talab qilinadi.
Eyakulyatsiya yo’llarining transuretral rezektsiyasi (TURED): Bu eyakulyatsiya yo’llarining obstruktsiyasi bo’lgan bemorlarga mos keladigan jarrohlik usuli. Anesteziya ostida verumontanum, prostata uretradagi eyakulyatsiya kanallari ochiladigan joy chiqariladi. Operatsiyaning yon ta’siri sifatida eyakulyatsiyada siydik chiqarish, siydikning moyak tomon orqaga siljishi tufayli moyak infektsiyasi va retrograd eyakulyatsiya paydo bo’lishi mumkin.
7- SPERMA OLISH USULLARI:
Moyakdan sperma olish (TESE): U moyaklar biopsiyasi paytida yoki boshqa vaqtda xuddi shu texnika bilan qo’llanilishi mumkin. 15 yillik tadqiqotlardan so’ng, biopsiya paytida olingan yangi sperma bilan homiladorlik darajasi 47% ni tashkil etgan bo’lsa, TESE bilan muzlatilgan sperma bilan homiladorlik darajasi 62% dan yuqori ekanligi aniqlandi. Mikroskop ostida o’tkazilgan TESE (mikroTESE) eng kam to’qimalarga zarar yetkazgani uchun eng ko’p afzal qilingan usulga aylandi. Mikrojarrohlik paytida jarroh moyakda sperma hosil bo’ladigan joylarni ko’rishi mumkin, bu standart TESEda mumkin emas.
Moyak sperma aspiratsiyasi (TESA): Garchi kamroq invaziv bo’lsa-da, TESEga qaraganda kamroq sperma olinadi va obstruktiv bo’lmagan azospermiyada (obstruktsiyadan kelib chiqmagan) o’rin yo’q.
Epididimisdan mikrojarrohlik sperma aspiratsiyasi (MESA): spermani to’g’ridan-to’g’ri epididimisdan olish. Epididimdagi spermatozoidlar ancha etuk. Epididim mikroskop ostida ochiladi va epididimdagi suyuqlik ingichka igna yordamida inson tubal suyuqligi bo’lgan shpritsga so’riladi.Epididimal sperma aspiratsiyasi (MESA) – teri orqali kirish orqali epididimdan to’g’ridan-to’g’ri spermatozoidlarni yig’ish. . Lokal behushlik bilan ofis sharoitida olinishi mumkin. Spermatozoidlarni olishda samarali bo’lishiga qaramay, uni bir necha sohadan qilish mumkin emas va sperma yo’llarida tiqilib qolishga olib kelishi mumkin.Sperma yo’llarida tiqilib qolgan va buni jarrohlik yo’li bilan tuzatib bo’lmaydigan holatlarda jarrohlik yo’li bilan sun’iy sperma qopini yaratish mumkin. va u erda sperma to’planishi mumkin. To’plangan sperma ultratovush tekshiruvi ostida igna bilan bir necha marta aspiratsiya qilinishi mumkin. Bu kamdan-kam qo’llaniladigan usul bo’lib, normal sperma ishlab chiqarilishi va vas deferensning tug’ma yo’qligi holatlarida tavsiya etiladi. Sun’iy sperma qoplarini silikondan yasash usullari aniqlangan, ammo muvaffaqiyatli bo’lmagan.
ELEKTROEJAKULYASYON: Eyakulyatsiyaga erishib bo’lmaydigan bemorlarda (masalan, orqa miya shikastlangan bemorlarda) eyakulyatsiya umumiy behushlik ostida to’g’ri ichak orqali o’rnatilgan uchi bilan urug’ pufakchalariga -5 voltdan boshlab elektr stimulyatsiyasi orqali erishiladi. Eyakulyatsiya siydik pufagiga (retrograd) to’g’ri keladi, protsedura oldidan uretral kateter qo’yiladi va siydikning kislotaliligi o’lchanadi, oldini olish uchun bufer suyuqliklar beriladi. Spermatozoidlarning borligi siydik pufagidan kateter yordamida eyakulyatsiya qilingan suyuqlikni olib tekshiriladi.Jinsiy olatni tebranish orqali qo’zg’atuvchi va shu yo’l bilan eyakulyatsiyani ta’minlovchi qurilmalar ham mavjud bo’lib, ulardan uy sharoitida ham behushlik talab qilmasdan foydalanish mumkin.
8-SUN’IY UCHUN UCHUN (AI): Bu xalq orasida sun’iy urug’lantirish deb ataladigan jarayondir. Bu spermani to’g’ridan-to’g’ri bachadon bo’yni (intraservikal urug’lantirish) yoki bachadonga (intrauterin urug’lantirish) etkazib berishdir. U sperma kontsentratsiyasining pastligi, sperma harakatining pastligi yoki noaniq bepushtlik bo’lgan hollarda, postkoital testda spermani ko’rish mumkin bo’lmagan hollarda foydalanish uchun javob beradi. Bachadon uchun urug’lantirish sperma o’tishiga yo’l qo’ymaydigan servikal mukus holatlarida tabiiy urug’lantirishga yo’l ochadi. Faqatgina qo’llanilganda homiladorlik darajasi 4% ni, ovulyatsiya induktsiyasi bilan birgalikda qo’llanilganda esa, homiladorlik darajasi 8-17% ni tashkil qiladi. Jarayon oldidan spermani qayta ishlash usullari bilan sperma sifatini oshirish kerak. Davolashning muvaffaqiyat darajasi yoshga qarab kamayadi va homiladorlik davrida spontan tushish ehtimoli odatdagidan yuqori. Agar 3-6 marta bajariladigan ushbu protsedurada muvaffaqiyatga erishilmasa, IVF tavsiya etilishi kerak.
9-TASHQIQLANGAN KO’P KO’PLASH TEXNIKLARI: Bular og’ir oligospermiya, azospermiya, sababsiz bepushtlik va boshqa tashxis qo’yilgan kasalliklarga chalingan, tug’ilishga imkon bermaydiganlarga qo’llaniladigan usullardir. Yordamchi reproduktiv usullarda onadan berilgan yoki olingan tuxumlar erkak sherikning sperma yoki donor sperma bilan urug’lantiriladi. Olingan embrionlar ayol jinsiy tizimiga joylashtiriladi. Har bir protsedurada 15-20% tug’ilish darajasi mavjud. Takroriy ilovalar bilan muvaffaqiyat darajasi 50% ga yetdi. Jarayonning yuqori narxi uni birinchi darajali davolash sifatida afzal ko’rmaslikning sababidir.
In vitro urug’lantirish (IVF): IVF – bu embrion kelgandan keyin tashqi urug’lantirilgan tuxumni ayol bachadoniga joylashtirish. Uni boshqa texnikalar muvaffaqiyatli bo’lmagan juftliklarda qo’llash o’rinli. Odatda, IVF uchun kamida 50 ming – 500 ming harakatchan sperma talab qilinadi. Jarayon oldidan ayol gipofiz bezi GnRH bilan bostiriladi va keyin ayol tuxumdonlari dorilar bilan rag’batlantiriladi. Ayol tuxumlari ultratovush yordamida nazorat qilinadi, estrogen va prolaktin gormonlari darajasi o’lchanadi va tuxum rivojlanishi etarli bo’lsa, vaginal rivojlanayotgan tuxumlar olib tashlanadi.Har bir ovulyatsiya siklida taxminan 12 ta tuxum to’planadi va darhol maxsus orkda saqlanadi. 3-6 soatdan keyin har bir tuxum uchun muhitga taxminan 100 ming sperma qo’shiladi. 48 soatdan keyin 3-8 hujayradan iborat embrionlar rivojlanadi. 2 dan 4 gacha embrionlar bachadonga joylashtiriladi va qolgan embrionlar keyinchalik foydalanish uchun muzlatiladi. Homiladorlik darajasi 10-45% orasida.IVF ishonchli va qulay protsedura. Ko’p homiladorlik va tuxumdonlarning giperstimulyatsiya sindromi xavf tug’diradi va asosiy tug’ma anomaliyalar xavfi odatdagidan biroz yuqori. IVF orqali tug’ilgan o’g’il bolalarda gipospadias darajasi 1,5% ni, normal tug’ilgan o’g’il bolalarda esa bu ko’rsatkich 0,3% ni tashkil qiladi. Bu tuxum olish paytida onada progesteronning yuqori dozalarini qo’llash bilan bog’liq deb hisoblanadi.
Intrafallopiya gametalarini ko’chirish (SOVG’A) va intrafallopiya zigotalarini o’tkazish (ZIFT): Bu urug’lantirilgan tuxumni (SIFT) yoki hali embrionga (ZIFT) aylanmagan urug’lantirilgan tuxumni yopiq yoki ochiq operatsiya orqali to’g’ridan-to’g’ri ayolning fallopiya naychalariga etkazib berishdir. u zigota holatidadir.
Ushbu usullarning muvaffaqiyat darajasi 25-30% ni tashkil qiladi. Biroq, bu muolajalar umumiy behushlik ostida amalga oshiriladi va ba’zi xavflarni o’z ichiga oladi. Urug’lantirish va bachadonga implantatsiya qilish kafolatlanmaydi va uni fallop naychalarida obstruktsiyasi bo’lgan ayollarda qo’llash mumkin emas. Bu davolash varianti sifatida kamdan-kam talab qilinadigan ilovalar.
Intrasitoplazmik sperma in’ektsiyasi (ICSI): Bu mikroskopik ko’rish ostida spermani to’g’ridan-to’g’ri tuxum ichiga yuborish. U og’ir buzilishlar tufayli bepushtlik holatlarida, shu jumladan sperma to’g’ridan-to’g’ri moyaklar va epididimisdan olingan bemorlarda qo’llaniladi, bu erda oddiyroq usullar muvaffaqiyatli bo’lmagan.
Sperma namunalari onanizm yoki jarrohlik yo’li bilan sperma olish usullari bilan olinadi. Nekrozoospermiya (harakatchan sperma) darajasi yuqori bo’lgan bemorlarda bu bemorlarda sperma olish usullari ham qo’llanilishi mumkin, chunki onanizm natijasida olingan spermatozoidlarda DNK shikastlanishi yuqori bo’lishi mumkin. Spermatozoidlar harakatlarini, shakllarini, DNK sifatini va gialuron kislotasi bilan bog’lanishini sinab ko’rish orqali mikroskopik tarzda baholanishi mumkin. Keyin embriolog protsedura uchun eng yaxshi spermani tanlaydi.
Oositlar (tuxum hujayralari) gialuronidaza deb ataladigan modda bilan davolanadi va uning atrofidagi ko’ndalang qatlam chiqariladi. Tuxumni barqaror ushlab turish uchun pipetka ishlatilsa, sperma nozik uchli igna bilan oositga o’tkaziladi. Tuxumning qutb tanasi soat 6 yoki 12 da bo’lsa, oositning DNKsini shikastlamaslik uchun sperma soat 3 da beriladi. 48 soat kutgandan so’ng, embrion bachadonga chiqariladi.
1409 oosit bilan o’tkazilgan tadqiqotda urug’lanish darajasi 59% va homiladorlik darajasi 35% ni tashkil etdi. Ma’lumki, muvaffaqiyat darajasi yangi sperma va muzlatilgan spermatozoidlarda o’zgarmaydi. Bepushtlik tufayli ICSIdan o’tgan erkaklarning turmush o’rtoqlarida tuxumdon zahirasining kamayishi TESE muvaffaqiyatini kamaytiradi.
10-BOShQA BAHOLASHLAR
Genetika mutaxassisi: Agar bepushtlikning genetik sababi ma’lum bo’lsa yoki shubha qilingan bo’lsa va obstruktiv bo’lmagan azospermiya yoki og’ir oligospermiya bo’lsa, genetik mutaxassisning baholashi kerak. Bundan tashqari, ICSI va IVF davrida bolalarga genetik ravishda uzatilishi mumkin bo’lgan xromosoma anomaliyalarini baholash juda muhimdir. Y xromosoma mikrodeletsiyasini qon va PCR texnikasi bo’yicha karyotip tahlili (46, XY) bilan baholash kerak. Noobstruktiv azospermiya bilan og’rigan bemorlarda xromosoma kasalliklari 13-17% chastotada kuzatiladi. Ularning 4-16% Klaynfelter sindromi (47, XXY) va 9% Y xromosoma mikrodeletsiyalaridir.
CTFR gen mutatsiyasi vas deferensning ikki tomonlama tug’ma yo’qligida kuzatiladi. Ushbu bemorlarning 50-82% da, agar genlarning faqat bittasida mutatsiya bo’lsa, mukovistsidozning genital shakli nafas olish tizimi bilan bog’liq muammolarsiz ko’rinadi. Mukovistsidozning o’pka belgilari ikkala genda nuqsoni bo’lgan bemorlarda ham kuzatilgan bo’lsa-da, tibbiyotdagi yutuqlar tufayli bu bemorlarning umr ko’rish davomiyligi uzaytirildi. Shuning uchun mukovistsidoz bilan og’rigan bemorlarda yordamchi reproduktiv usullarga ehtiyoj bor. Bunday bemorlarda ayol sherigini genetik baholash va uning CTFR genida mutatsiya tashuvchisi yoki yo’qligini bilish tug’ilmagan chaqaloqlarda mukovistsidoz kasalligiga chalingan yoki yo’qligini aniqlashda juda muhimdir.
Endokrinolog: og’ir oligospermiya yoki azospermiya bilan og’rigan bemorlarda gormonal baholash o’tkazilishi kerak. Noma’lum gipogonadizm yoki prolaktin ko’tarilishi bo’lgan hollarda gipofiz o’simtasi mavjudligini tekshirish uchun tomografiya yoki MRI o’tkazilishi kerak.
Parhez: C va E vitaminlari kabi antioksidantlar hujayra membranasiga zarar etkazadigan erkin radikallar miqdorini kamaytirish orqali sperma sifatini yaxshilaydi.Sink va baliq yog’i va selenning foydali ekanligini ta’kidlagan tadqiqotlar mavjud.
Faoliyat: Bemorlarga chekish, marixuana va anabolik steroidlarni iste’mol qilish spermatozoidlarga zararli ta’sir ko’rsatishi va cheklanishi kerakligi haqida xabardor qilinishi kerak. Atrof-muhitga zararli kimyoviy moddalardan saqlanish haqida maslahat berish kerak.Bemorlarga homiladorlik uchun eng mos keladigan jinsiy aloqa vaqti har 2 kunda ayollarning hayz davrining o’rtasida bo’lishi haqida xabardor qilinishi kerak.
Bepushtlik nima?
Ayol 35 yoshdan kichik bo’lgan hollarda 1 yil yoki 35 yoshdan oshgan hollarda 6 oy davomida himoyalanmagan jinsiy aloqada bo’lishiga qaramay homiladorlik sodir bo’lmasa, bepushtlik tashxisi qo’yiladi. Bepushtlik tashxisi qo’yilgan juftliklar ko’p vaqtni behuda sarf qilmasdan in vitro urug’lantirish bo’yicha mutaxassisga murojaat qilishlari kerak. Homilador bo’lishni rejalashtirayotgan juftliklar qilishlari kerak bo’lgan birinchi narsa, ularning jismoniy holatini baholashi mumkin bo’lgan turmush o’rtoqlari bilan birga in vitro urug’lantirish bo’yicha mutaxassis bilan maslahatlashishdir. Fertillikka ta’sir qiluvchi ko’plab omillar mavjud va ulardan xabardor bo’lish juda muhimdir. Ma’lumot va xabardorlik tufayli homilador bo’lish ehtimoli tabiiy ravishda ham, yordamchi reproduktiv usullar yordamida ham ortadi.
Bepushtlikning belgilari qanday?
Ayollarda bepushtlik belgilari har doim ham bo’lmasligi mumkin. Hayz ko’rish muntazam bo’lsa ham, tug’ilish sezilarli darajada kamayishi mumkin. Biroq, birinchi alomatlar odatda hayz davrining buzilishi deb hisoblanishi mumkin.Erkaklardagi bepushtlik odatda hech qanday alomat keltirmaydi. Spermiogramma yordamida tashxis qo’yish mumkin. Avvalgi varikosel yoki boshqa moyak kasalliklari bepushtlikning ogohlantiruvchi belgilari bo’lishi mumkin.
Bepushtlikning sabablari
Ayollar bilan bog’liq sabablar:
• Ovulyatsiya bilan bog’liq muammolar; Polikistik tuxumdon sindromi, giperprolaktinemiya, qalqonsimon bezning buzilishi, ortiqcha jismoniy mashqlar, o’ta zaiflik, tuxumdon o’smalari.
• Bachadon va bachadon bo‘yni anomaliyalari; Polip, myoma, bachadon anomaliyalari.
• Naychalarning obstruktsiyasi
• Erta menopauza; Tuxumdonlar ishlamay qoladi va tuxum ishlab chiqarish 40 yoshdan oldin to’xtaydi.
• Tos bo’shlig’idagi bitishmalar
, • Saraton kasalligini davolash
, • Boshqa ko’plab tizimli kasalliklar bepushtlikka olib keladi.
Erkaklar bilan bog’liq sabablar:
• Spermatozoidlarning faoliyati va sonining buzilishi;
• Sperma chiqishi muammolari
• Atrof-muhit omillari
• Saratonni davolash
Bepushtlik sabablarini o’rganish
Bepushtlikning sabablarini o’rganish uchun bir qator maxsus testlarni o’tkazish kerak.
Ayol uchun qilinishi kerak bo’lgan birinchi narsa ginekologik tekshiruv va ultratovush tekshiruvidir. Ayniqsa, hayz ko’rishning 2-5-kunlarida. Kunlar orasidagi ultratovush tekshiruvi muhim ahamiyatga ega. Bu erda tuxumdonlar zahirasini aniqlashda birinchi qadam qo’yiladi va bachadonda mioma, polip yoki kist kabi patologik shakllanish mavjudligi baholanadi. Gormonlar darajasi xuddi shu davrda o’tkazilgan gormon tahlillari (FSH, LH, E2, TSH, PRL va AMH) bilan aniqlanadi.
HSG (Histerosalpingografiya) hayz ko’rish tugagan haftada naychalar ochiq yoki yo’qligini baholash uchun amalga oshiriladi.
Bachadonda polip yoki miomaga o’xshash shakllanish shubha qilingan bo’lsa, uni histeroskopiya bilan tekshirish va kerak bo’lganda xuddi shu seansda davolash kerak.
Agar endometriozga shubha bo’lsa, laparoskopik tekshiruv o’tkazilishi kerak.
Erkaklarda o’tkaziladigan eng muhim test spermiogramma hisoblanadi. Keyinchalik boshqa gormon testlari talab qilinishi mumkin.
Bepushtlikni qanday davolash mumkin?
Farzandli bo’lishni istagan juftliklar birinchi navbatda in vitro urug’lantirish bo’yicha mutaxassis tomonidan baholanishi kerak. Klinikamizda birinchi reja bemorni tekshirishdan iborat bo’lib, keyin juftlikdan kerakli testlar so’raladi. Natijalar baholangandan so’ng, shaxsiylashtirilgan davolash dasturlari qo’llaniladi.
Bepushtlikni qanday davolash mumkin?
• In vitro urug’lantirish (IVF)
• Urug’lantirish (IUI)
• Mikroin’ektsiya (ICSI)
• Embrionni muzlatish
• Tuxumni (oositlarni) muzlatish
In vitro urug’lantirishni davolash haqida ma’lumot olishni istasangiz, bu yerni bosing.